In de serie eHealth op de werkvloer spreekt SmartHealth met zorgprofessionals die dagelijks te maken hebben met eHealth toepassingen. Veel van die technologische innovaties betekenen op papier efficiënter werken, kwaliteitsverbetering of kostenverlaging. Maar in de praktijk zijn er vaak genoeg obstakels te overwinnen. Een kwestie van tussen droom en daad? Deze week: Michiel Hageman, orthopeed in opleiding op de afdeling chirurgie in het Onze Lieve Vrouwen Gasthuis (OLVG) en ontwikkelaar van PATIENT+.
Na zijn afstuderen als arts in Nederland deed Michiel Hageman zijn promotieonderzoek aan de Harvard Medical School (geallieerd aan Massachusetts General Hospital) in Boston. “Ik ben daar aan de slag gegaan met de vraagstelling hoe we patiënten kunnen empoweren door hen onderdeel te maken van hun eigen zorgproces. We bedachten hier allerlei methodes voor, maar uiteindelijk boekte de keuzehulp het meest lovende resultaat.
"Patiënten hebben regelmatig heel andere voorkeuren dan wat de arts denkt dat relevant is voor een patiënt"
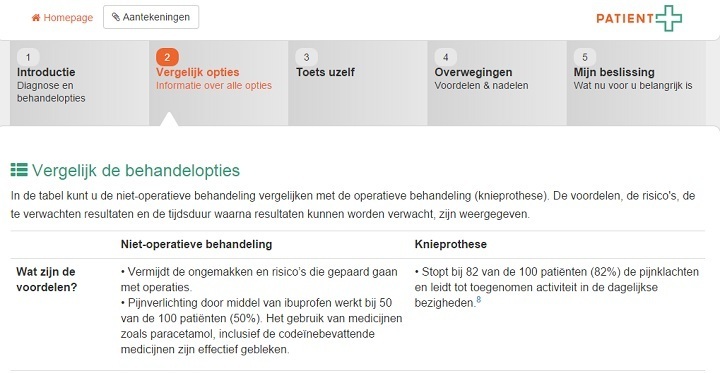
Deze manier van patiëntenvoorlichting leidt volgens ons onderzoek tot een toename van tevredenheid, een afname van angst en keuzestress en een vermindering van de zorgconsumptie. Die keuzehulp kwam voort uit het idee dat artsen vaak denken dat ze voldoende zicht hebben op de situatie van de patiënt, waardoor zij de patiënt het beste advies kunnen geven. Maar in de praktijk blijkt dat de patiënt regelmatig hele andere voorkeuren heeft dan wat een arts denkt dat relevant is voor een patiënt. Door voor de patiënt inzichtelijk te maken wat verschillende behandelopties voor hem of haar betekenen, kan een patiënt betere keuzes maken.”
Keuzehulp in de praktijk
Terug in Nederland besluit Hageman de keuzehulp verder uit te gaan bouwen. “We hebben een groep geïnteresseerden verzameld en werkgroepen samengesteld om de inhoud van de keuzehulp te realiseren. Daarna ging het vrij snel. We boekten snel positieve resultaten en de werkgroepen werden steeds groter. We begonnen aanvankelijk met keuzehulp voor knie- en heupslijtage, maar dat is inmiddels uitgebreid naar vijf andere keuzehulpen, o.a. een verwijderde buikslagader en schouderinstabiliteit. Ook zijn we nu begonnen met werkgroepen binnen de gynaecologie, nefrologie, algemene chirurgie, vaatchirurgie, neurologie en plastische chirurgie.”
Hoe worden keuzehulpen ingezet? Op dit moment staan op de website www.keuzehulp.info vijf modules online. Wanneer en hoe deze worden ingezet in het behandelproces is afhankelijk van de voorkeuren van de arts en de patiënt, legt Hageman uit. De enige voorwaarde voor het gebruik van de keuzehulp is dat deze pas ingezet kan worden zodra de diagnose van de patiënt bekend is. Daarna moet de patiënt in principe onafhankelijk van de arts aan de slag kunnen gaan. “Daarin zijn er meerdere mogelijkheden: patiënten kunnen bijvoorbeeld na afloop van het consult thuis de keuzehulp invullen en naar de specialist mailen. In sommige ziekenhuizen zijn er iPads beschikbaar zodat de patiënt tijdens het consult de keuzehulp kan doorlopen.”
Minder stress en angst
Het idee achter de keuzehulp is dat het programma gezamenlijke besluitvorming tussen arts en patiënt moet bevorderen. “Shared decision making zou de normaalste zaak van de wereld moeten zijn, maar in de praktijk hebben artsen simpelweg te weinig tijd om patiënten voldoende te betrekken bij de keuzes die er gemaakt moeten worden. Al jaren worden methodes bedacht om shared decision making te stimuleren, maar ze komen lastig van de grond. De belangrijkste reden daarvoor is dat artsen zelf onvoldoende ontzorgd worden door deze methodes. Daar proberen wij verandering in te brengen.”
"Shared decision making zou de normaalste zaak van de wereld moeten zijn"
Die verandering houdt in dat zodra de patiënt de keuzehulp heeft ingevuld, de arts direct in zijn of haar zorgsysteem de informatie krijgt over de voorkeuren, keuzes en eventuele vragen van de patiënt. De administratieve last is daarmee nihil. Daarnaast zou het consult effectiever zijn wat tijd betreft, vertelt Hageman, al is de literatuur daar nog niet sluitend over. “De ene keuzehulp zorgt ervoor dat het consult zelf meer tijd in beslag neemt, maar leidt er wel toe dat er minder vaak een vervolgconsult nodig is. Het consult duurt gemiddeld twee minuten langer, maar het vervolgconsult van tien minuten valt daardoor uit. Er is dus wel sprake van een gemiddelde daling van consultduur.”
Betrokken patiënten
Patiënten zijn vanaf het begin betrokken geweest bij de ontwikkeling van de keuzehulpen. “De rol van de patiënt kunnen we goed uit de praktijk halen, dus hebben we meermaals werkgroepen met patiënten georganiseerd waarin we de behoeftes, ideeën en problemen van de patiënten proberen te achter halen. Die informatie nemen wij vervolgens weer mee in de ontwikkeling. En na zo’n nieuwe ontwikkeling vragen we weer tien patiënten naar hun mening, waardoor het systeem opnieuw verbetert.”
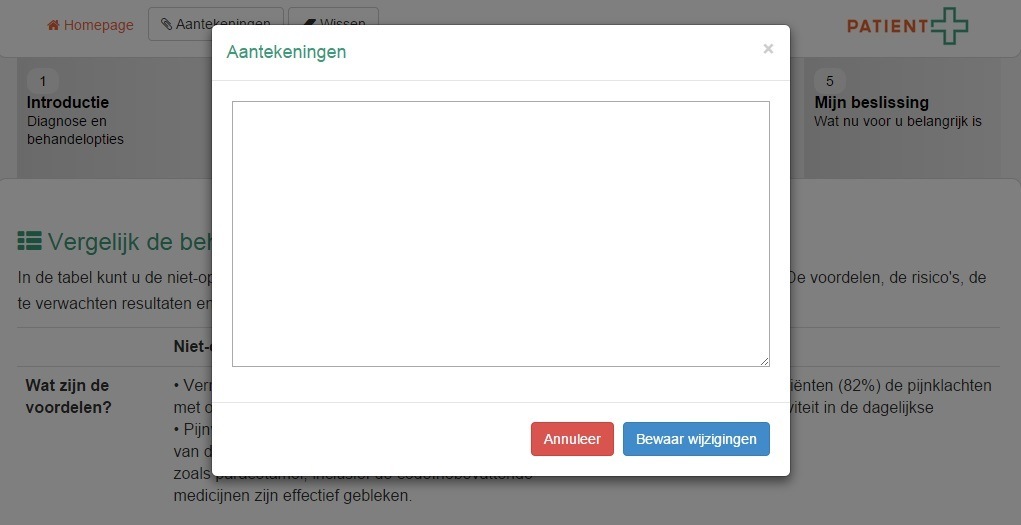
Binnen de Keuzehulp kunnen patiënten aantekeningen maken die ze later mee kunnen nemen naar het consult
De keuzehulpen worden daarnaast gevalideerd binnen een grote groep betrokken ziekenhuizen en universiteiten. Daar worden pilots en onderzoeken gedaan om te kijken of de keuzehulpen daadwerkelijk leiden tot reductie van angst en keuzestress en bevordering van shared decision making.
In ziekenhuizen in Maastricht en Amsterdam, waaronder het OLVG en het Slotervaart ziekenhuis, zijn de pilot-fases inmiddels afgerond en zijn de keuzehulpen in gebruik genomen. Momenteel komen er nog geen kosten bij kijken wanneer een ziekenhuis de keuzehulpen in de
"Het is vooral een sociaal initiatief om te zorgen dat de patiënt de juiste zorg krijgt"
praktijk wil gaan inzetten. “Momenteel is de content van de keuzehulp openbaar beschikbaar. We hebben nog niet in kaart gebracht wat we aan een ziekenhuis als vergoeding moeten vragen. Wij hebben dit platform zelf ontwikkeld aan de hand van subsidies en hebben zelf geïnvesteerd in de vorm van tijd. Het is vooral een sociaal initiatief om ervoor te zorgen dat de patiënt de juiste zorg krijgt.”
Workshop gezamenlijke besluitvorming
Als een ziekenhuis aan de slag wil met keuzehulp gaat daar een workshop gericht op gezamenlijke besluitvorming aan vooraf. “We willen zeker weten dat de keuzehulp goed wordt ingezet. Het werkt natuurlijk twee kanten op: de patiënt krijgt keuzehulp, maar de arts moet ook wel met die output om kunnen gaan.”
De patiënten reageren in ieder geval goed op de keuzehulp. “Als arts merk ik dat patiënten hele andere vragen stellen dan dat ze normaal stelden. Sterker nog: ze worden door keuzehulp geactiveerd en gemotiveerd om überhaupt vragen te stellen. Soms merk ik dat patiënten ook wel overvallen worden door de keuzehulp, maar daar kun je als ziekenhuis goed op inspelen door patiënten van te voren te laten weten wat ze kunnen verwachten van zo’n programma.”
De reacties van de zorgverleners zijn wisselend: echte gezamenlijke besluitvorming is niet voor iedereen weggelegd. “Je ziet daar een duidelijk verschil tussen de progressieve en conservatieve artsen”, verklaart Hageman. Ook zijn er kritische vragen wat betreft de validatie van de keuzehulpen, en bestaat de angst dat patiënten op basis van de keuzehulp met behandelvoorstellen komen waar ze eigenlijk nog niet aan toe zijn. “De artsen zien het niet zitten om met patiënten te gaan discussiëren waarom ze nog niet toe zijn aan een knieprothese. Wij zien dat juist als een positieve ontwikkeling: op die manier wordt het voor de patiënt ook duidelijk waarom welke keuzes wel of niet gemaakt worden en wordt het hele zorgproces transparanter.”
Koppelen met het ZIS
Een laatste bezwaar is dat de zorgprocessen binnen ziekenhuizen nog niet altijd zo ingericht zijn dat dit soort innovatieve programma’s direct aangesloten kunnen worden op het werkproces. “Artsen willen niet dat het teveel effect heeft op het zorgproces en willen het liefst zo goed en snel mogelijk doorknallen met hun poli, dus zij moeten nog wel wennen aan hoe ze de keuzehulp het beste in hun zorgpaden kunnen implementeren.”
"Artsen willen niet dat het teveel effect heeft op het zorgproces"
Een koppeling met het ziekenhuissysteem is er op dit moment nog niet, maar daar is PATIENT+ wel mee bezig. “We ontwikkelen een generieke vertaalsleutel voor onder andere Epic en Chipsoft (leveranciers van elektronische patiëntendossiers, red.) zodat de keuzehulp direct in het dossier van de patiënt zichtbaar is voor artsen. Dat is best een complex vraagstuk, maar we werken samen met mensen die dergelijke koppelingen al eerder hebben gerealiseerd, dus daar maak ik me niet echt zorgen over.”
Alle afleveringen van eHealth op de werkvloer lezen?






Plaats een Reactie
Meepraten?Draag gerust bij!