Je hoeft niet in de zorg te werken om een mening te hebben over het afgeschoten elektronische patiëntendossier (EPD). De discussie over waar en hoe persoonlijke medische gegevens opgeslagen kunnen en moeten worden, wordt al jaren gevoerd. Maar hoe ziet zo’n dossier er eigenlijk uit, en wat werkt voor patiënt én zorgverlener? Naast het aanbod van grote softwareleveranciers staat er een nieuwe generatie ondernemers klaar met eigen visie op persoonlijke gezondheidsdossiers. Die naast toegang tot je medische gegevens – een van de belangrijkste voorwaarden – gebouwd zijn op open standaarden, integratie met medische hulpmiddelen en consumentenelektronica, en internationaal opgeschaald kunnen worden. SmartHealth sprak met twee pioniers.
Hoe zat het ook alweer? Het EPD is iets anders dan een persoonlijk gezondheidsdossier (PGD): naast de wettelijke dossierplicht van een arts biedt een PGD patiënten de mogelijkheid om relevante gezondheidsinformatie op te slaan en te delen, liefst met betrokken zorgverleners. Het sociale media platform Drimpy, het persoonlijke gezondheidsdossier Patiënt1, of MyALERT zijn slechts een greep uit de Nederlandse aanbieders van online dossiers om medische gegevens op te slaan. En ook patiëntenfederatie NPCF wil voor iedere patiënt een persoonlijk gezondheidsdossier, blijkt uit de visie gepubliceerd in juni van dit jaar.
Facebook voor je medische gegevens
De filosofie achter een persoonlijks gezondheidsdossier is dat jij als patiënt, maar ook als geïnteresseerde consument, een gemakkelijk overzicht hebt van je medische achtergrond, leefstijlpatronen, medicatie en alles wat je zelf relevant vindt, om zo een compleet beeld te krijgen van gezondheid. De crux van het
Het grote probleem? Gebrek aan integratie tussen twee systemen
EPD-PGD probleem zit echter in het gebrek aan integratie tussen die twee systemen. Concreet betekent dat vaak dat een ziekenhuis of huisarts een informatiesysteem gebruikt dat niet door de patiënt gebruikt kan worden. Omgekeerd kun je als patiënt met een mooi bijgehouden persoonlijk dossier bij de psycholoog, fysiotherapeut of specialist aankomen, maar heeft hij of zij geen tijd/geld/ruimte/werkende techniek om jouw gegevens te bekijken.
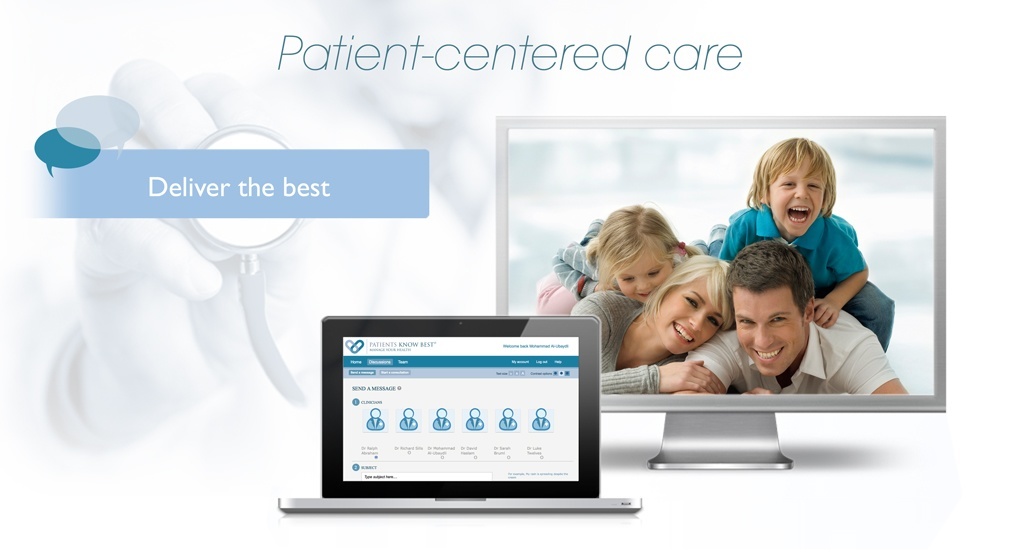
Sommige patiënten hebben niet alleen te maken met chronische pijn en frequente ziekenhuisbezoeken, maar ook met de omvangrijke taak van het bijhouden van een medische dossier bij verschillende ziekenhuizen en zorginstellingen. Mohammad Al-Ubaydli, de Britse CEO van platform Patients Know Best (PKB), zag hoe nijpend dat probleem was bij patiënten met chronische maag- en darmaandoeningen. Voor een kleine groep kinderen met complexe gezondheidsproblemen van het Great Ormond Street Hospital in Londen is er veel zorg nodig. Maar die zorg is verspreid over Londen: het lokale ziekenhuis, de huisartsenpraktijk, thuiszorg en wijkverpleegkundige werken in verschillende gebouwen en vooral met verschillende systemen.
Al-Ubaydli startte in 2008 met Patients Know Best, een digitaal gezondheidsplatform dat zowel zorgverleners als patiënten kunnen gebruiken. “Voor een selecte patiëntengroep begonnen we met een radicaal nieuw idee: geeft patiënten inzicht in hun eigen medische gegevens, verbeter de communicatie tussen zorgverleners en patiënt, bespaar tijd, werk efficiënter en zorg dat gegevens altijd beschikbaar en up to date zijn.” Een afspraak van tien minuten betekent bijvoorbeeld in veel gevallen een halve dag vrij nemen van je werk. “En voor sommige patiënten met een chronische aandoeningen kan een afspraak bij een specialist ook fysiek zwaar zijn. Mensen kunnen letterlijk ziek worden van een wachtkamer”, vertelt Al-Ubaydli.
Begin bij zorg rondom één aandoening of selecte patiëntenpopulatie, en probeer om een geïntegreerd informatiesysteem toegankelijk voor patiënt en zorgverlener te maken, adviseert Al-Ubaydli.“We willen eerst voor 1% van de populatie een probleem oplossen en daarna verder kijken naar de overige 20% met een chronische aandoening.”
"Een afspraak van tien minuten betekent een halve dag vrij nemen van je werk"
PKB bouwt verder uit na een eerste succesvolle test bij een lokaal ziekenhuis in Londen voor patiënten met andere chronische aandoeningen zoals diabetes en astma. Maar in Al-Ubaydli’s visie moet straks iedere dokter en patiënt gebruik kunnen maken van PKB. Patients Know Best wordt momenteel als persoonlijk gezondheidsdossier (personal health record in Britse vakjargon) gebruikt bij vijfentwintig ziekenhuizen in het Verenigd Koninkrijk, en vijf ziekenhuizen wereldwijd. Ook in Nederland wordt PKB gebruikt bij het Radboudumc in Nijmegen, specifiek voor Parkinson patiënten. Daarmee wordt wereldwijd een totale patiëntenpopulatie van drie miljoen mensen voorzien, maar PKB heeft geen zicht in de hoeveelheid actieve gebruikers – die gegevens zijn versleuteld per ziekenhuis.
EPD meets PGD
Het team van PKB zorgt er voor dat het gezondheidsdossier aansluit op reeds gebruikte ziekenhuissystemen. “Voor de vijfentwintig Britse ziekenhuizen geldt dat PKB op minstens vijfentwintig verschillende systemen moet aansluiten”, vertelt Al-Ubaydli. Zo'n aansluiting betekent een koppeling van het medische elektronische patiëntendossier en de persoonlijke gezondheidsinformatie. In Groot-Brittannië wordt Patients Know Best genoemd als een van de beste persoonlijke gezondheidsdossiers. Patiënten roemen de gebruiksvriendelijke interface, het gemak waarmee al hun gegevens in te zien zijn, en de mogelijkheid om snel en veilig contact op te nemen met hun zorgverleners.
Een platform als Patients Know Best past in een bredere internationale discussie over eigendom en inzage van persoonlijke data. De patiënt is degene die gegevens beheert en deelt – en het beste weet hoe hij of zij zich voelt, in de visie van Al-Ubaydli. Jij beheert je eigen zorgnetwerk, dat is het idee. Dat de cloud de toekomst is, daar is het team van PKB van overtuigd.
Met een team van vijftien medewerkers, verspreid over Engeland, de Verenigde Staten, Frankrijk, Oostenrijk, Australië en India, werkt Patients Know Best hard aan internationale expansie van hun product. Dat wordt ook door Amerikaanse investeerders in Silicon Valley opgemerkt. Al-Ubaydli vertelt dat er net een investeringsronde is gesloten waarmee het mogelijk is om verder uit te breiden in Duitsland, Zweden en de VS. “Toen we begonnen in 2008 was er veel competitie, maar zeiden we: de enige echte concurrenten zijn de NHS (National Health Service), Google, en Microsoft – afgezien van die drie spelers hebben we de hele wereld.”
Salesforce voor de zorg
Ook in Nederland zijn er actuele ontwikkelingen. Neem Karify van Joris Moolenaar, de 32-jarige mede-oprichter van IPPZ, die ook online platform MijnTherapie ontwikkelde. “Wij bieden een patiënt-relatiemanagement systeem aan waarmee je eHealth toepassingen kunt aanbieden, en zonder veel moeite online mee kunt starten.” Karify neemt een zijweg ten opzichte van bestaande aanbieders van persoonlijke gezondheidsdossiers. “Wij beginnen bij de zorgverlener en bieden een eco-systeem dat alle gegevens verzamelt rondom een patiënt door zorg te leveren met eHealth en online communicatie tools. Het voordeel voor de patiënt is dat persoonlijke zorginformatie automatisch verzameld wordt en overzichtelijk in één systeem staat. Voor zorgverleners betekent het een verbetering van logistieke processen en het managen van patiënten.” En daar zit grote potentie, volgens Moolenaar.
“We brengen een cloud-based gezondheidsdossier heel dicht bij de werkplek van individuele zorgverleners. Natuurlijk zijn patiënten een logische stap, maar we willen eerst zorgen dat we in het werkproces van zorgverleners kunnen gaan passen en dat er
Karify neemt een zijweg ten opzichte van bestaande aanbieders van persoonlijke gezondheidsdossiers
comfortabel en efficiënt gewerkt kan worden via Karify. Op die manier kunnen patiënten ook, wanneer ze daar behoefte aan hebben, online inzicht krijgen in hun medische gegevens, gepersonaliseerd medische educatie of eHealth modules ontvangen, een online consult aanvragen, of direct afspraken maken.” In de visie van Moolenaar werkt een persoonlijk gezondheidsdossier dus als onderdeel van een patiënt-relatiemanagementsysteem. “Vergelijk het met Salesforce: een kant en klaar CRM (customer relationship management) systeem in de cloud. Het is direct te gebruiken.”
Een bèta versie van Karify wordt momenteel getest door Stichting Gezondheidscentrum Eindhoven (SGE), waardoor huisarts, fysiotherapeut, psycholoog en apotheek allemaal dezelfde ingang hebben voor informatie over hun gedeelde patiënten en een dossier bijhouden waar de patiënt ook toegang tot heeft. “Wanneer je gegevens één keer zijn ingevoerd door de huisarts, hoeft de apotheek dat niet nog een keer te doen.” Eigenlijk is Karify een logisch vervolg op MijnTherapie, het bestaande eHealth portal voor cliënten en behandelaars in de GGZ en jeugdzorg dat IPPZ aanbiedt.
Alleen betalen voor wat je gebruikt
Daarnaast werkt Karify samen met het UMC St Radboud in Nijmegen, specifiek op (na)zorg bij kanker. Karify faciliteert het online zelfhulpprogramma Beter na Borstkanker?!, bedoeld voor vrouwen die na een operatie hun leven weer op gang willen krijgen. “Karify maakt het mogelijk om de informatie, filmpjes en opdrachten van het programma BREATH van het Radboud te distribueren naar andere ziekenhuizen in Nederland.” Zorgverleners die daar van gebruik willen maken richten hun eigen omgeving in binnen Karify – een HealthSpace – en
"We werken anders dan oudere modellen"
kunnen het materiaal vanuit daar delen met hun patiënten. Voor die patiënten is toegang gratis, een bedrijfsaccount voor zorginstellingen is gebaseerd op het aantal medewerkers. “We willen vanaf februari 2014 gaan beginnen met een tarief van 14 euro per maand, afhankelijk van het aantal medewerkers. We werken dus anders dan oudere modellen.” Software as a service (SaaS): je betaalt voor wat je gebruikt, niet voor het optuigen van een gigantisch elektronisch patiëntensysteem.
“We zijn al twee jaar aan het bouwen aan Karify. En ja, het is een competitieve markt. Het landschap in Nederland is bijster ingewikkeld”, geeft Moolenaar toe. De enige toekomstbestendige visie is die gebaseerd op een open data principe, denkt hij. “Wanneer alle leveranciers een open data principe nastreven, kan er pas echt een integratie van systemen plaatsvinden.” En daarbij zal er niet één leverancier uit de bus komen, verwacht hij. Voor traditionele aanbieders van EPD’s is die open attitude wellicht even wennen.
Open standaarden
Met een open API en SDK (software developer kit) maakt Karify het in de toekomst mogelijk voor andere ontwikkelaars om Karify te gebruiken. Een meer Amerikaans model dus, waarbij andere aanbieders en ontwikkelaars verder kunnen bouwen op het platform – maar dat ligt nog in de toekomst. Voor nu geldt dat Karify de juiste tools for the right job wil kunnen leveren. “De kracht zit in het landschap voor zorgverleners dat we aanbieden. De tijd dat je feitelijk vast zit aan één leverancier is definitief voorbij.”
Ook Patients Knows Best krijgt vanuit verschillende marktsegmenten en
"Het is een open netwerk, en dat levert voor iedereen voordelen op"
klanten vragen over integratie met hun product, of dat nou stappentellers of astmapompen zijn. “We maken zoveel mogelijk koppelingen als waar toestemming voor wordt gegeven is, en op het moment dat iemand ons de data geeft, maken wij ze ook weer open voor anderen. Dat idee van open API’s, daar bouwen ondernemers en software-ontwikkelaars user interfaces omheen. Het is een open netwerk, en dat levert voor iedereen voordelen op”, vindt Al-Ubaydli.
Achter de schermen wordt er aan gewerkt om die systemen te integreren en data te koppelen. Patients Know Best heeft een moderne benadering van hoe een elektronische patiëntendossier er uit zou moeten zien. Informatie van artsen, communicatie tussen zorgverleners en de patiënt, maar ook de mogelijkheid om de data van bijvoorbeeld je Fitbit of Withings weegschaal naar je gezondheidsdossier te sturen. “De moderne benadering van patienten managen maakt gebruik van die nieuwe apparaten en toepassingen”, aldus Al-Ubaydli. Begin bij de zorgverlener, maar vergeet niet dat ontwikkelingen aan de consumentenkant ook een rol spelen. Dat je digitale weegschalen, bloeddrukmeters en stappentellers mee móet nemen, daar is ook Moolenaar zich terdege van bewust.
Groot-Brittannië en Nederland delen een gefragmenteerd zorglandschap als het op ICT aankomt. In de schaduw van het mislukte Google Health en het nog niet echt doorgebroken Microsoft HealthVault is een nieuwe generatie PGB makers dus bezig met producten die beter moeten aansluiten bij de behoefte van de zorgconsument, maar ook geïntegreerd zijn in de processen van zorgaanbieders. Want die combinatie lijkt de heilige graal voor een werkelijke doorbraak in de massa-consumentenmarkt te zijn.
Lees ook: Gegevens over jou, maar niet van jou
Lees ook: Hereismydata: het nieuw elektronisch patiënten dossier?
Lees ook: Gratis elektronische patiënten dossiers voor artsen: ook in Nederland?








Plaats een Reactie
Meepraten?Draag gerust bij!