Hoe beoordeel je de kwaliteit van digitale zorgtoepassingen, zoals apps of software voor teleconsulten? Aan welke criteria moeten ze voldoen zodat consumenten en zorgprofessionals ze veilig kunnen gebruiken? Met die vragen worstelen Europese overheden en zorgorganisaties, zonder dat altijd een praktische oplossing in zicht is. De Britse publieke National Health Service verlaat na jaren experimenteren het pad van een nationale site met goedgekeurde apps, en introduceerde deze week een "eenvoudiger en sneller" beoordelingsproces voor digitale gezondheidstechnologieën. Ook een idee voor Nederland?
De nieuwe procedure heet Digital Technology Assessment Criteria (DTAC). Het is in essentie een vragenlijst om zorgprofessionals, patiënten en het publiek het vertrouwen te geven dat de digitale gezondheidstools die ze gebruiken voldoen aan de NHS-normen. Digitale zorgtoepassingen krijgen een voldoende of een onvoldoende in vier categorieën - klinische veiligheid, gegevensbescherming, technische beveiliging en interoperabiliteit - en een score op bruikbaarheid en toegankelijkheid.
NHSX: aansturing van digitalisering in UK
De nieuwe vragenlijst komt uit de koker van de NHSX, een overkoepelende organisatie die een centrale rol moet gaat spelen in alle aspecten van de digitalisering van de Britse zorg. De tool is van toepassing op alle soorten digitale gezondheidstechnologieën, van gezondheidsapps voor het publiek tot digitale systemen die in ziekenhuizen worden gebruikt, zoals elektronische patiëntendossiers.
In het persbericht over de lancering stelt de NHSX dat het bijna onmogelijk is om uit de duizenden beschikbare gezondheidsapps en digitale technologieën een verantwoorde keuze te kunnen maken. Het gaat dan zowel om de beslissing welke digitale toepassingen zorgaanbieders zelf veilig kunnen gebruiken en welke ze kunnen aanbevelen bij hun patiënten.
Medische apps: hoe weet je wat je kunt vertrouwen
Eerder deze maand rapporteerde de BBC in een artikel over het aanbod van niet minder dan 370.000 gezondheidsgerelateerde apps in Britse app-stores. De onafhankelijke organisatie Orcha (Organisation for the Review of Care and Health Apps) was na onderzoek van 5000 apps tot de conclusie gekomen dat 80 procent daarvan niet aan de NHS normen voldoet. De BBC citeert Orcha-directeur Liz Ashall-Payne, die constateert dat apps onder meer in gebreke blijven door het bieden van slechte informatie, gebrek aan beveiligingsupdates en onvoldoende kennis van wettelijke vereisten. Omdat appmakers hun apps zelf kunnen categoriseren, kunnen ze de strenger gereguleerde medische categorie omzeilen door hun app als lifestyle of fitness app aan te bieden in de app store.
Orcha vond bijvoorbeeld een diabetesmanagement-app die complexe medische hulp biedt zonder ondersteuning van experts, een app voor fysiotherapie die oefenplannen biedt zonder zichtbare input van professionals en een app om rokers te helpen stoppen, die al meer dan twee jaar geen beveiligingsupdates had gehad.
Beproefd bij de inkoop van telezorg tijdens Covid
De nieuwe Digital Technology Assessment Criteria zijn in de praktijk al beproefd door NHS-onderdelen bij de aanschaf van systemen voor videoconsulten tijdens de Covid-periode. Leveranciers van dergelijke systemen moeten aantoonbaar aan alle criteria voldoen om voor aanschaf door NHS-organisaties in aanmerking te komen. Ook in Nederland waren veel zorgaanbieders destijds net als hun Britse collega’s op zoek naar een heldere lijst met criteria voor veilige video-bel hardware en software.
Hoewel de NHS-lijst met criteria compact en overzichtelijk is, wil dat niet zeggen dat het kunnen aanvinken van alle vragen net zo eenvoudig is. Een groot aantal van de vragen verwijst verder naar onderliggende standaarden en best practices, zoals het Britse equivalent van de NEN-7510 norm voor informatiebeveiliging, noodzakelijke opleidingen, certificeringen en bewijzen voor getroffen maatregelen.
Voor de consument, de gebruiker van digitale zorg, zijn de onderliggende vragen van de assessment onmogelijk te beoordelen. Je kunt er alleen maar op vertrouwen dat een aanbieder de vinkjes in eerlijkheid heeft beantwoord, of op z'n minst alle bijbehorende bewijs beschikbaar maakt. De plannen van de NHS maken nog niet duidelijk of en op welke manier er ook sprake zal zijn van enige vorm van nalevingscontrole door de NHS.
"Alle criteria op één plaats"
Voor zorgorganisaties die digitale zorg inkopen of adviseren aan patiënten biedt de nieuwe tool in ieder geval wel duidelijkheid over de vragen die ze aan hun leveranciers moeten stellen, en voor die aanbieders is er meer duidelijkheid over de verschillende eisen waaraan ze moeten voldoen. De NHSX zegt dat dit ook de belangrijkste functie is: het aanbieden van een aantal concrete criteria die kopers van technologie eenvoudig toe kunnen passen en beoordelen, alle digitale gezondheidstechnologieën omvatten, en ervoor zorgen dat de producten die ze selecteren veilig en goed gebouwd zijn.
De nieuwe tool is niet de eerste stap van de NHS op het pad om medische apps te beoordelen. Al in 2013 opende de NHS een medische app store. De NHS ontwikkelde zelf geen apps, maar voorzag bestaande gezondheidsapps van een NHS-keurmerk in hun Health Apps Library. Twee jaar later werd de stekker uit de Appstore getrokken, nadat het project onder vuur kwam te liggen toen onderzoekers aantoonden dat een groot deel van de door NHS aanbevolen apps serieuze privacy-bedreigingen opleverden en niet bewezen effectief waren.
Wat gaat er nu met de App Library gebeuren?
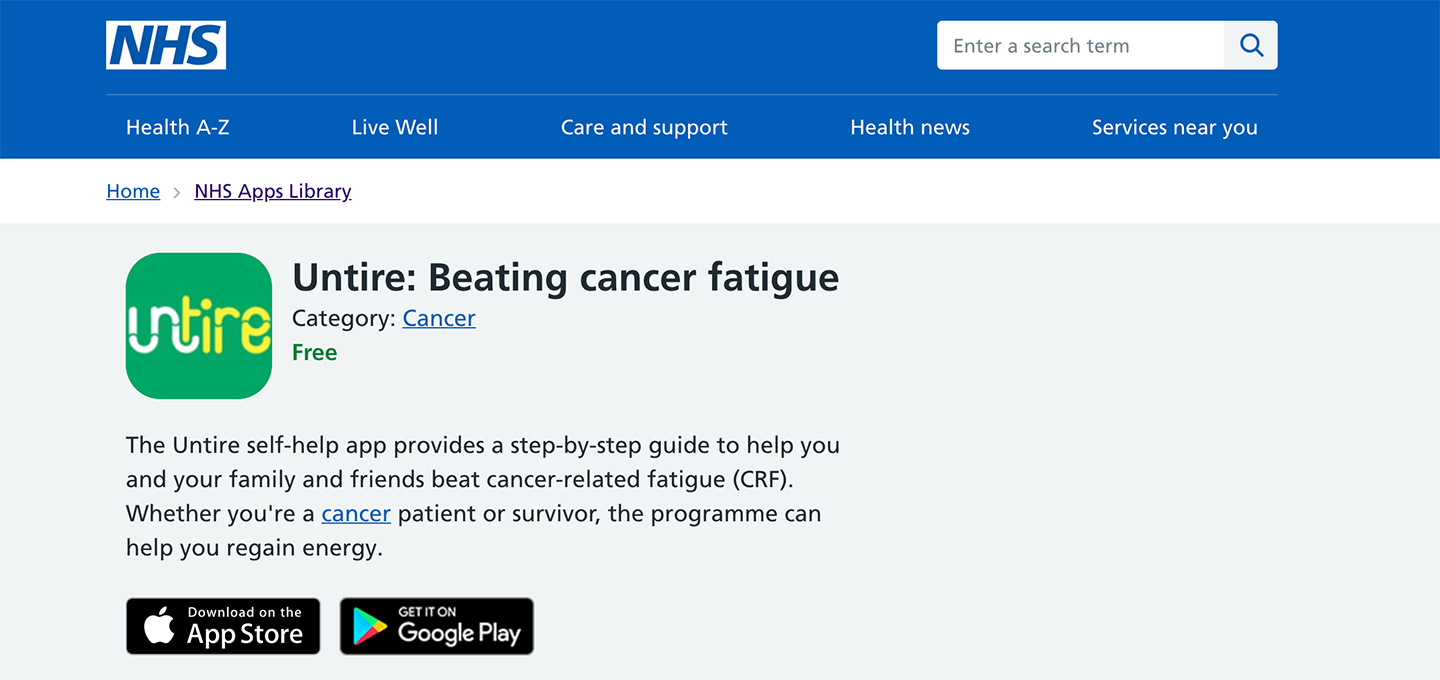
Sinds 2017 is een nieuwe app store van de NHS live. De nieuwe ‘NHS Digital apps library’ moest volgens de makers een duidelijk beeld gaan geven wat de beste app voor een specifieke aandoening is. De apps zijn gerangschikt op ziekte of aandoening, waaronder kanker, COPD, dementie en diabetes.
Daarnaast werden de app voorzien van een ‘NHS Approved’ of ‘Being Tested in the NHS’ label. In dat laatste geval voldoet de app volgens de NHS in ieder geval aan al hun veiligheids-, bruikbaarheids- en toegankelijkheidseisen, maar wordt er nog onderzocht of er ook evidence based bewijs is voor de klinische effectiviteit van de app. Die labels zijn inmiddels niet meer in gebruik. De site van de app library meldt inmiddels dat de manier waarop apps beoordeeld worden zal veranderen, met een verwijzing naar de site van de NHSX en de nieuwe assessment-tool. Of de library in zijn huidige vorm blijft bestaan kon een woordvoerder van de NHS niet melden.
In Nederland
Aanbieders van digitale zorgtoepasssingen in Nederland hebben net als op de Britse markt te maken met een groot aantal eisen, waarvan lang niet altijd duidelijk is of en in welke vorm ze van toepassing zijn. Dat hangt bijvoorbeeld af van de vraag of een toepassing persoonsgegevens gebruikt, meetwaarden bijhoudt of diagnostische adviezen geeft. Een smartwatch-maker als Samsung kan aangeven dat een functie om bloeddruk te meten geen klinische waarde heeft, maar informatief mag worden gebruikt. In dat geval gelden andere eisen. Maar met de komst van nieuwe Europese wetgeving zullen apps, wearables en andere toepassingen steeds vaker in een zwaardere categorie terecht komen, of op zijn minst een zogeheten CE-keurmerk moeten hebben.
Het Rijksinstituut voor Volksgezondheid en Milieu (RIVM) deed in 2019 onderzoek naar apps die mensen kunnen gebruiken om hun gezondheid of leefstijl in kaart te brengen of als ondersteuning bij een ziekte. Van de 271 onderzochte apps bleek 21 procent een medisch hulpmiddel te zijn, bij de helft daarvan ontbreekt een benodigde CE-markering. Deze apps voldoen dus niet aan de wettelijke eisen.
Onduidelijkheid en overlap bij wetgeving en normen
De verwachting is dat na mei van dit jaar, wanneer de nieuwe Europese wetgeving (de Medical Device Regulation) van kracht wordt, veel meer toepassingen in een hogere risicoklasse zullen vallen. Maar zelfs met die nieuwe MDR-richtlijnen heeft een aanbieder op de Nederlandse markt te maken met niet altijd duidelijke of overlappende wetgeving of veldnormen voor klinische bewijs van de werking, gebruiksgemak en toegankelijkheid, privacy-aspecten en beveiligingsmaatregelen. Zonder ingehuurde specialistische kennis is het voor zorgaanbieders, laat staan voor consumenten, nagenoeg onmogelijk om te beoordelen of een app of andere toepassing veilig kan worden ingezet. De blog MedicalDevicesLegal van jurist Erik Vollebregt geeft al jaren een goede kijk in de ook voor experts soms onbegrijpelijke trajecten van MDR-wetgeving. De duiding van de nieuwe wetgeving, de soms schuivende deadlines en het geschuif met categorieën vereist een getraind oog voor Brusselse politiek. en wetgevingprocessen.
Sites als de GGD-appstore en initiatieven als het Leidens National eHealth Living Lab (NeLL) bieden deels uitkomst, maar bestrijken maar een deel van het digitale zorg aanbod. Daarnaast bieden zorgorganisaties ook ondersteuning bij de interpretatie van bijvoorbeeld veldnormen voor veilige e-mail of privacy-wetgeving. Maar een overkoepelende tool als die van de NHSX, die een landelijke inkoopstandaard wil worden, bestaat in Nederland nog niet.









Plaats een Reactie
Meepraten?Draag gerust bij!