Een jaar geleden schreven de Minister en staatssecretaris van VWS een Kamerbrief over de toepassing van eHealth om gezondheid en gezondheidszorg te ondersteunen of te verbeteren. Een belangrijk thema in die brief was dat technologie, zoals Internet of apps, kan helpen om de patiënt meer centraal te stellen in de zorg, bijvoorbeeld door de zelfredzaamheid te vergroten. De brief benoemt drie specifieke gebieden waar eHealth volgens de regering kansrijk is, en geeft voor elk van die gebieden doelstellingen die binnen een termijn van vijf jaar gerealiseerd zouden moeten zijn. Die richten zich vooral op chronisch zieken, kwetsbare ouderen en de mensen die zorg en ondersteuning thuis ontvangen. Maar hoe staat het eigenlijk in 2015 met het gebruik van apps en technologie door die groepen? We spraken met Johan Krijgsman, bij Nictiz verantwoordelijk voor de eHealth Monitor 2015, die in een voorpublicatie een nulmeting presenteert.
Over het kunnen inzien van medische gegevens zegt de minister dat binnen vijf jaar tachtig procent van de chronisch zieken direct toegang moet hebben tot bepaalde medische gegevens, waaronder medicatie-informatie, vitale functies en testuitslagen, en dat ze deze desgewenst kunnen gebruiken in mobiele apps of internetapplicaties. Van de overige Nederlanders betreft dit veertig procent.
Voor zelfmetingen en zelfmonitoring is de ambitie dat van de chronisch zieken (diabetes, COPD) en kwetsbare ouderen 75%, die dit wil en hiertoe in staat is, binnen vijf jaar zelfstandig metingen kan uitvoeren, 'veelal in combinatie met gegevensmonitoring op afstand door de zorgverlener'. Over beeldschermzorg en domotica zegt het kabinet onder meer dat binnen vijf jaar iedereen die zorg en ondersteuning thuis ontvangt de mogelijkheid moet hebben om - desgewenst - via een beeldscherm 24 uur per dag met een zorgverlener te communiceren.
Slag om de arm
Hoewel deze doelstellingen veel concreter zijn dan eerdere eHealth-beleidsplannen, bevatten ze ook nog wat slagen om de arm. Woorden als desgewenst, veelal en bepaalde laten nog ruimte bij het beantwoorden van de vraag om welke absolute aantallen het nu zal gaan. Daarnaast kun je ambitie alleen maar goed beoordelen wanneer je weet wat de beginsituatie is.
De eHealth monitor brengt jaarlijks de beschikbaarheid en het gebruik van eHealth in Nederland in kaart
En die was vorig jaar niet goed in zicht. Er wordt natuurlijk wel onderzoek naar de inzet van eHealth gedaan (zoals de eHealth Monitor van Nictiz), maar niet naar de specifieke toepassingsgebieden zoals de minister die formuleerde.
Daarom vroeg het ministerie al vrij snel na het uitbrengen van de brief aan Nictiz en het NIVEL een zogenaamde nulmeting uit te voeren om de uitgangssituatie voor deze drie doelstellingen te onderzoeken. Het nu uitgekomen rapport bevat de resultaten van die nulmeting en is tevens een voorpublicatie op de eHealth-monitor 2015, die in het najaar van 2015 uitkomt. Die eHealth- monitor is een doorlopend onderzoek dat sinds 2013 op verzoek van het ministerie van VWS jaarlijks de beschikbaarheid en het gebruik van eHealth in Nederland in kaart brengt.
Beperking van consumentenonderzoek
Voor het onderzoek is gebruik gemaakt van het Nationaal Panel Chronisch zieken en Gehandicapten van het NIVEL. Het NPCG bestaat uit ongeveer 3.500 zelfstandig wonende mensen van 15 jaar of ouder met een ziekte en/of matige of ernstige lichamelijke beperking. De drie doelgroepen zijn deels overlappend. Zo zijn kwetsbare ouderen vaak chronisch ziek en ontvangen ze soms ook zorg en ondersteuning thuis.
Volgens Johan Krijgsman, programmaleider voor de eHealth-monitor bij Nictiz, vormen de uitkomsten van de nulmeeting een goede referentie voor het monitoren van de ontwikkeling van eHealth in de komende jaren. Hij geeft echter ook aan dat consumentenonderzoek naar de toepassing van technologie die soms nog niet veel wordt toegepast, beperkingen heeft. “Dat geldt in het algemeen wanneer je mensen naar hun mening vraagt over zaken waarmee ze zelf geen ervaring hebben. De mobiele telefoon is misschien het meest bekende voorbeeld van technologie waarvan veel mensen aanvankelijk zeiden dat ze die nooit zouden gaan gebruiken.”
Inzage medische gegevens
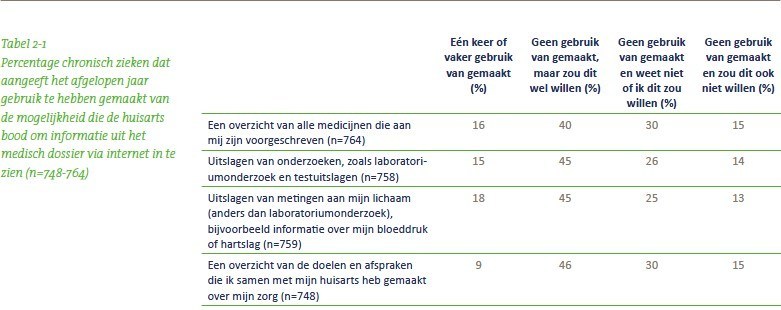
Het via Internet kunnen inzien van het medisch dossier, bijvoorbeeld via de huisarts, is volgens het onderzoek een dienst waarvoor in ieder geval wél voldoende belangstelling lijkt te bestaan bij chronisch zieken. Het feitelijke gebruik valt nog wel tegen (zie tabel 2-1) , maar een grotere groep geeft aan hier open voor te staan. “Dat men interesse heeft betekent niet dat men hier ook actie aan verbindt”, zegt Krijgsman.
Actief erop wijzen
Het aanbod is dus nog niet groot, en tegelijk geven de meeste ondervraagde chronische zieken aan dat men niet weet of inzage via internet mogelijk is. Krijgsman: “Het lijkt er op dat deze groep zeker interesse heeft in inzage, maar zich er niet actief in verdiept. Om de doelstellingen te behalen zullen enerzijds meer huisartsen en ziekenhuizen elektronische inzage mogelijk moeten maken, maar tegelijk zullen ze hun patiënten er ook actief op moeten wijzen.” Krijgsman vindt het hoopgevend dat een meerderheid (60%) van de relatief kleine groep die elektronisch inzage heeft gehad er wel positief over is. Deze mensen geven volgens het onderzoek aan dat ze 'hierdoor meer inzicht in en controle over de eigen situatie ervaren, het gemakkelijk vinden en zich hierdoor meer betrokken voelen bij de behandeling'.
"Het lijkt er op dat chronisch zieken zeker interesse hebben in inzage, maar zich er niet actief in verdiepen"
Er is echter ook een groep die geen behoefte heeft aan inzage of zichzelf niet deskundig acht om de gegevens te begrijpen of die inzage via internet te onpersoonlijk vindt, dan wel te risicovol (vanuit het perspectief van informatiebeveiliging). Ook voor de zorgaanbieders zoals huisartsen is de manier waarop medische gegevens online beschikbaar moeten worden gesteld overigens nog wel een punt van discussie. Krijgsman zegt dat de eHealth-monitor 2015, waarvan de resultaten later dit jaar zullen worden gepresenteerd, meer duidelijkheid zal geven over de diverse argumenten die zorgverleners hanteren in deze discussie over het patiëntendossier. Hij verwacht wel dat deze doelstelling in de komende jaren sneller in zicht zal komen.
Zelfmetingen en telemonitoring
Doelstelling twee is er op gericht dat 75% van de chronisch zieken (diabetes, COPD) en kwetsbare ouderen, die dit wil en hiertoe in staat is, binnen vijf jaar zelfstandig metingen kan uitvoeren, veelal in combinatie met gegevensmonitoring op afstand door de zorgverlener.
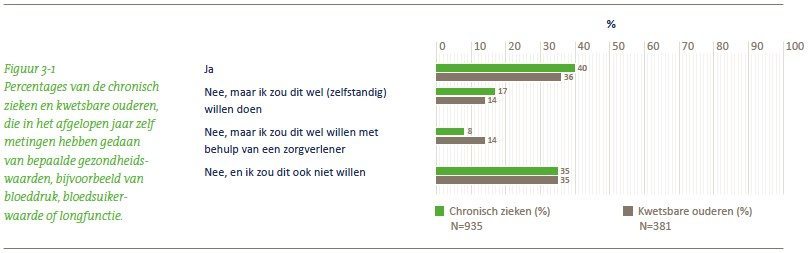
Net als bij het online kunnen inzien van het dossier is de belangstelling voor het zelf meten van vitale gegevens bij de ondervraagden groot. De meeste chronisch zieken (89%) en kwetsbare ouderen (82%) die dat willen en hiertoe in staat zijn, zouden desgewenst wel kunnen meten, blijkt uit deze nulmeting. Maar niet iedereen die hiertoe in staat is, doet ook daadwerkelijk zelf al metingen. Van alle chronisch zieken doet 40% zelfmetingen, van de kwetsbare ouderen 36%. Het gaat dan om waarden als gewicht, bloeddruk of bloedsuikerwaarde. Dat die groep relatief groot is komt volgens Krijgsman mede door het feit dat weegschalen, bloeddrukmeters en glucosemeters voor iedereen goedkoop binnen bereik zijn en ook zonder zorgverlener makkelijk kunnen worden gebruikt.
Weegschalen, bloeddrukmeters en glucosemeters kunnen ook zonder zorgverlener makkelijk worden gebruikt
Hij wijst er tegelijkertijd op dat de groep die stellig niet wil zelfmeten groter is dan de groep die geen inzage in het dossier wil. “Er is een veelheid van redenen waardoor mensen niet zelf willen meten, ook al is de apparatuur daarvoor eenvoudig beschikbaar.” Zowel bij de chronisch zieken en de kwetsbare ouderen is de belangrijkste reden om niet te meten dat men er nooit bij heeft stilgestaan. Andere belangrijke redenen zijn dat men het niet nodig vindt of het niet zijn taak vindt. Voor de kwetsbare ouderen is de op één na belangrijkste reden om niet te meten dat men het te moeilijk vindt om dit zonder hulp te doen (23%). Voor de groep van chronisch zieken speelt dit geen belangrijke rol.
Meten en bijhouden?
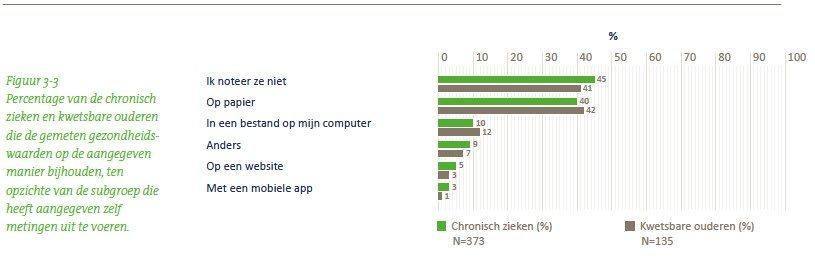
De doelstelling van de minister geeft niet expliciet aan dat mensen die zelf meten die gegevens ook moeten bijhouden, al was het maar op papier, ook al is dat natuurlijk wel de onderliggende aanname. In de praktijk gebeurt dat nu echter nog heel vaak niet of mondjesmaat.
Van de mensen die zelf meten, noteert bijna de helft de meetgegevens niet. Omdat zo geen historisch overzicht van meetgegevens ontstaat, maakt dit het naar verwachting lastiger om patronen in de meetgegevens te ontdekken of het effect van leefstijl of therapietrouw op de meetgegevens te volgen. De reden voor zelf meten die het meest wordt aangegeven is het controleren of de meetwaarden binnen bepaalde grenzen blijven. Minder mensen geven aan dat ze meten om hun gedrag aan te passen of om bepaalde doelen te halen.
Gegevens delen met de zorgverlener
De doelstelling voor zelfmeting spreekt over 'veelal in combinatie met gegevensmonitoring op afstand door de zorgverlener'. Uit dit onderzoek blijkt dat bij zeven procent van de chronisch zieken die zelf meten en bij dertien procent van kwetsbare ouderen die zelf meten, de zorgverlener de gezondheidswaarden op afstand in de gaten houdt en contact opneemt als er iets mis is. Of het nodig of wenselijk zou zijn dat dit vaker gebeurt, is volgens Krijgsman op basis van dit onderzoek niet zeggen. “Dat heeft bijvoorbeeld te maken met het soort aandoening en het nut van de meetgegevens voor de behandeling.” Maar Krijgsman wijst erop dat zes op de tien chronisch zieken en twee derde van de kwetsbare ouderen die zelf meten het belangrijk vinden dat de zorgverlener op de hoogte is van de gemeten waarden, “ook al gaat het hier om een klein aantal respondenten”.
"De diagnostische mogelijkheden van thuismeetapparatuur kunnen misschien deels de zorgverlener vervangen"
Hij benadrukt dat het moeilijk is om een streefpercentage te koppelen aan de groep die meetwaarden elektronisch deelt met de zorgverlener. “Die technologie is geen doel op zich, maar moet passen bij wat het beste is voor de patiënt. Het wel delen van gegevens met een huisarts of specialist is niet per definitie beter dan wanneer dat niet gebeurt. In de toekomst zullen we steeds vaker gaan zien dat de diagnostische mogelijkheden van thuismeetapparatuur krachtiger worden en misschien deels de zorgverlener vervangen. Hierdoor zou dan wel eens minder communicatie nodig kunnen zijn. Het is een gebied dat enorm in beweging is.”
Beeldschermzorg en domotica
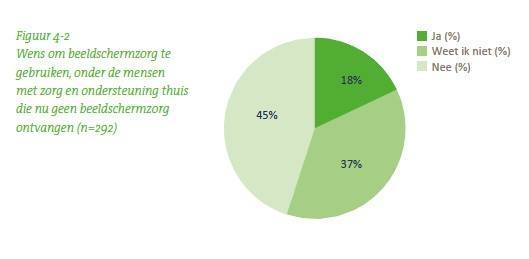
Het streven bij de derde doelstelling is dat binnen vijf jaar iedereen die zorg en ondersteuning thuis ontvangt de mogelijkheid heeft om - desgewenst - via een beeldscherm 24 uur per dag met een zorgverlener te communiceren. Die doelstelling laat dus expliciet de vraag open hoeveel mensen in de beoogde doelgroep zit te wachten op een iPad, smartphone of computer om met de wijkverpleegkundige of huisarts te communiceren. Deze meting laat zien dat slechts vijf procent van de mensen die in 2014 thuis zorg ontvingen via het beeldscherm contact kan maken met een zorgverlener. Opvallender is het resultaat dat bijna de helft van de mensen die zorg thuis ontvangen (45%) zegt geen gebruik te willen maken van beeldschermzorg.
Volgens Krijgsman speelt onbekendheid met de mogelijkheden van bijvoorbeeld een tablet bij deze vragen een grote rol. “Wanneer je eenmaal ziet wat er met zo’n tablet kan, zul je ook sneller e-mail of social media gaan gebruiken, of enthousiast raken voor de telebingo die Focus Cura bijvoorbeeld organiseert. Maar daarvoor moet je zo’n apparaat wel eerst in huis hebben” Ook hier speelt volgens Krijgsman mee dat het aanbod van beeldschermzorg door zorgaanbieders nog beperkt is. Hij geeft aan dat de kloof tussen gebruik en doelstelling op dit gebied het grootst is.
Alarmering is ingeburgerd
Naast beeldschermcommunicatie keek het rapport ook naar andere zogeheten domotica toepassingen. Met domotica worden diverse vormen van thuistechnologie bedoeld die erop gericht zijn om in huis makkelijker zaken te bedienen of om de veiligheid van mensen te bewaken.
Alarmering is het meest ingeburgerd: één op de vijf mensen die zorg thuis ontvangt, kan via een draadloze alarmknop een zorgverlener alarmeren in geval van nood. Van andere technologie, zoals een elektronisch deurslot, technologie om op afstand de deur of gordijnen te bedienen of een elektronische medicijndoos, wordt nog heel beperkt gebruik gemaakt.
Krijgsman stelt vast dat uit de nulmeting blijkt dat een deel van de ondervraagden nog niet zit te wachten op inzage in medische gegevens, zelfmetingen of beeldschermzorg. Maar tegelijk lijkt er wel een brede latente behoefte te bestaan naar de mogelijkheden die de inzet van technologie biedt. Daarvoor is in ieder geval een breder en aantrekkelijker aanbod van die technologie nodig. Maar de monitor concludeert tegelijk: “Het is nodig dat patiënten zich veel meer bewust worden van de mogelijkheden van ICT en internet voor de zorg; net zoals ze dat zijn als het gaat om elektronisch bankieren, het online volgen van het nieuws en het onderhouden van contact met vrienden en familie.”
Johan Krijgsman zal de complete resultaten van de eHealth Monitor 2015 op 8 oktober presenteren op het Mobile Healthcare Congres.






Plaats een Reactie
Meepraten?Draag gerust bij!