



Van 27 tot en met 29 mei vindt HIMSS Europe 2018 plaats, het grootste digitale zorg-congres van Europa. Congresorganisator HIMSS kocht het succesvolle bedrijf Health 2.0 op, om zo krachten te bundelen en het netwerk van meer traditionele zorg ict-partijen te verbinden met internationale startups, investeerders en innovatieve organisaties. Samen met het Nederlandse ministerie voor Volksgezondheid wordt tijdens HIMSS Europe 2018 een Dutch Digital Health Challenge georganiseerd, een unieke kans voor Nederlandse bedrijven.
Het ministerie en HIMSS werken voor de challenge samen met accelerator programma Rockstart. De organisatoren achter de Dutch Digital Health Challenge selecteren van alle kandidaten uiteindelijk vier digitale zorg-startups. Zij ontvangen toegangsbewijs voor de HIMSS Europe/Health 2.0 conferenties, waar ze een live demo geven tijdens het congres, voor 2.000 internationale bezoekers. Ook worden alle reiskosten en overnachtingen vergoed.
Wie kunnen meedoen aan Dutch Digital Health Challenge?
Wil je jouw startup of bedrijf inschrijven voor de Dutch Digital Health Challenge? Wees snel: inschrijven kan nog tot 22 april (a.s. zondag). Meer informatie via dutchdigitalhealthchallenge.nl.

Commercieel verkrijgbare activity trackers blijken onnauwkeurig te meten bij mensen met een chronische ziekte zoals artrose, COPD of diabetes tijdens dagelijkse activiteiten zoals boodschappen doen, stofzuigen of kleine stukjes lopen. Dat stelt promovenda Darcy Ummels, onderzoekster bij lectoraat Autonomie en participatie van mensen met een chronische ziekte van Zuyd Hogeschool.
Fysiotherapeuten en ergotherapeuten uit de regio klopten regelmatig aan bij Zuyd Hogeschool met vragen over het gebruik van activity trackers voor en door patiënten. “We kregen veel vragen of bepaalde trackers betrouwbaar of gebruiksvriendelijk zijn en op welke manier deze ingezet kunnen worden tijdens de therapie of thuis.” Die interesse vormde voor Ummels en haar onderzoekscollega’s de aanleiding voor het RAAK Publiek project ‘Het meten van beweegactiviteiten in de zorg’. Het doel van de studie: onderzoeken of commercieel verkrijgbare stappentellers erin slagen om accuraat de stappen te tellen in het dagelijks leven van mensen met een chronische aandoening.
Ummels en haar collega's stelden een beweegprotocol op met dagelijkse werkzaamheden, zoals boodschappen doen, stofzuigen, ramen lappen of een klein stukje lopen. 129 mensen met een chronische aandoening werden uitgerust met een fitness tracker. In een free-living setting mochten de deelnemers dagelijkse taken uitvoeren, maar werden zij ondertussen gefilmd. De onderzoekers vergeleken daarna de stappen die ze konden tellen op de video-beelden (“dat was onze de gouden standaard”) en de stappen die werden gemeten door de activity tracker.
“We hebben bij alle geselecteerde trackers gekeken naar reeds bestaand wetenschappelijk onderzoek over de accuraatheid van de trackers. Op basis van simpelweg stappen tellen op een loopband kwamen alle trackers accuraat uit de test.” Binnen het free living protocol bleken de fitness trackers toch minder accuraat, zo blijkt uit Ummels’ onderzoek ‘Counting steps in activities of daily living in people with a chronic disease using nine commercially available trackers: cross-sectional validity study’.
Volgens Ummels onderschatten 8 van de 9 geteste trackers gemiddeld het aantal stappen dat er gezet worden. Dit hangt volgens de onderzoeker samen met de manier waarop de sensoren ingebouwd in fitness trackers het aantal stappen meten. Tijdens dagelijkse (huishoudelijke) activiteiten lopen mensen vaak te langzaam, zetten ze te weinig stappen achter elkaar of is een stap te onduidelijk voor de sensoren in de tracker om dit goed te kunnen detecteren.
Wandelen op een loopband blijken de meeste trackers wél goed te meten, vandaar dat de fitness trackers tijdens testen op de loopband wel accuraat uit de bus komen. Daar zit volgens Ummels de crux. “Fitness trackers zijn gemaakt voor fitte mensen die dagelijks grotere afstanden wandelen en sporten. Dat kunnen die trackers accuraat, en steeds accurater, meten. Maar juist langzame bewegingen, een klein aantal pasjes per keer, in en rond het huis, daar hebben fitness trackers moeite mee. Het had voor ons dus geen zin om een controlegroep met gezonde mensen naast onze testgroep te houden, omdat we weten dat het beweeggedrag van ‘gezonde mensen’ goed wordt geregistreerd, omdat ze naast huishoudelijke taken nog meer bewegen.”
De onderzoekers kozen bij het starten van het onderzoek in 2015 voor veelgebruikte en moderne trackers, waaronder de Fitbit One - Fitbits eerste model - en Flex, UP24 van het inmiddels failliete Jawbone, de LumoBack en Activ8. De meeste trackers zijn inmiddels niet langer (commercieel) verkrijgbaar of vervangen voor modernere, meer geavanceerde modellen. Volgens Ummels maakt dit het onderzoek niet minder relevant omdat de gebruikte algoritmes vaak nog hetzelfde zijn.
“Hoewel fitness trackers er steeds mooier uit zien, steeds meer functies bevatten en steeds nauwkeuriger sport of slaap kunnen tracken, blijft het meten van kleine, trage bewegingen een probleem. Zelfs als zou je de Fitbit Ionic of Apple Watch series 2 voor dit onderzoek gebruiken, dan blijft de uitslag naar ons idee waarschijnlijk hetzelfde.”

Meet ook de Apple Watch onbetrouwbaar bij dragers met een chronische aandoening?
Volgens Ummels en haar collega’s leidt het onderzoek hopelijk tot bewustwording bij zowel patiënten als zorgverleners dat fitness trackers bij een specifieke doelgroep de dagelijkse beweging kunnen onderschatten. “Juist bij mensen die vanwege hun chronische aandoening alert moeten zijn op belastbaarheid, kan het een risico vormen als een tracker steevast lager uitvalt. Omdat patiënten kunnen gaan compenseren door extra veel te bewegen. Daarnaast werkt het erg demotiverend als een tracker een lage score geeft. Een conclusie kan zijn dat mensen die alleen kleine stukjes bewegen in huis moeten nadenken of een tracker wel voor hen van meerwaarde is."
Op basis van hun onderzoeksresultaten zijn Ummels en haar collega’s van het LIME innovatieprogramma (gericht op de ontwikkeling van innovatieve meetproducten voor de zorg) inmiddels begonnen met een vervolgonderzoek naar de ontwikkeling van een fitness tracker die - anders dan alle commerciële trackers - specifiek gericht is op het beweeggedrag van ouderen. Door deze tracker zal naast het aantal stappen vooral het aantal actieve minuten (inclusief staan) in kaart worden gebracht. Deze fitness tracker zal in 2019 ontwikkeld zijn, verwacht ze.
Meer lezen?
Nederlandse wetenschappers onderzoeken betrouwbaarheid stappentellers

Kunnen internet-applicaties voor zelfmanagement helpen om hart- en vaatziekten bij senioren te voorkomen? Over die vraag buigt Cathrien Beishuizen, arts-onderzoeker bij het Academisch Medisch Centrum (AMC) Amsterdam zich al enkele jaren. Bestaande applicaties hebben een klein gunstig effect op het verlagen van het cardiovasculair risico, maar alleen op korte termijn. Daarnaast is er nog geen effect aangetoond op het succesvol voorkomen van nieuwe hart- en vaatziekten bij ouderen. Beishuizen kijkt met een internationaal onderzoeksteam naar de ontwikkeling van een platform dat mogelijk wel werkt en zich speciaal richt op 65-plussers.
Veel academisch onderzoek naar eHealth-toepassingen en internet-therapie richt zich op de geestelijke gezondheidszorg of chronische aandoeningen zoals COPD en diabetes. Arts-onderzoeker Cathrien Beishuizen is geïnteresseerd in hart- en vaatziekten, en dan met name bij senioren. Ze promoveerde onlangs aan de Universiteit van Amsterdam, en vertelt: “Hart- en vaatziekten is een verzamelnaam voor aandoeningen aan het hart en de bloedvaten, zoals een hartinfarct en een beroerte. Roken, een hoge bloeddruk of een hoog cholesterol, diabetes en overgewicht vergroten het risico op hart- en vaatziekten.”
“Mijn onderzoek begon met een zogeheten systematische review, een analyse van al het relevante wetenschappelijke onderzoek dat al gedaan is. In die meta-analyse keek ik wat er al bekend is van wetenschappelijk bewijs en effectiviteit van internetplatforms om hart- en vaatziekten te voorkomen. Veel internetplatforms werken met een cardiovasculair risicoprofiel, een persoonlijk profiel van de gebruiker waarmee dokters en wetenschappers uitdrukken hoeveel risico mensen lopen om hart- en vaatziekten te krijgen.”
“Uit die review blijkt dat internettherapie wel in staat om risicofactoren te verbeteren, zoals bloeddruk verlagen en meer bewegen, maar dat de effecten klein zijn en niet goed beklijven op lange termijn.” Daarnaast concludeert Beishuizen dat nog maar weinig onderzoek specifiek naar ouderen en eHealth is gedaan: van de 57 wetenschappelijke onderzoeken in de systematische review zijn er maar 7 waarin alle patiënten ouder dan 50 jaar waren.
De meta-analyse vormde, samen met expertmeetings, focusgroepen met de doelgroep en evaluatie van richtlijnen, het startpunt voor het ontwikkelen van een eigen eHealth-applicatie voor ouderen. Deze richt zich op het verbeteren van de leefstijl door middel van zelfmanagement, met als doel het risico op hart- en vaatziekten lager te maken en hart- en vaatziekten te voorkomen. Beishuizen werkte, samen met haar promotieteam (Pim van Gool, Edo Richard en Eric Moll van Charante), vanuit het AMC samen met een groep Europese universiteiten in het HATICE (Healthy Ageing Through Internet Counselling in the Elderly) onderzoek, een door de Europese Unie gesubsidieerd onderzoeksproject.
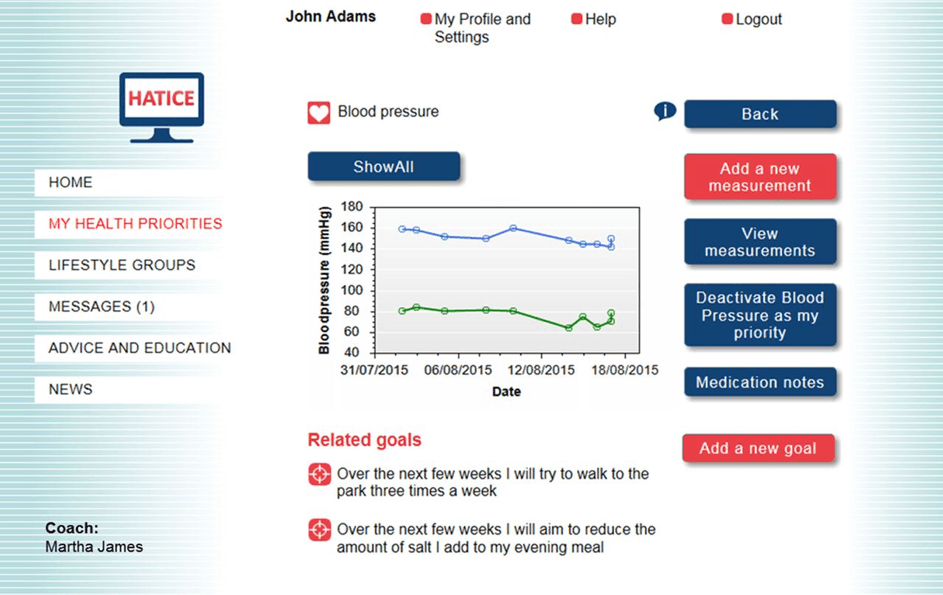
Het HATICE-platform dat door 2700 Europese 65-plussers wordt gebruikt voor onderzoek
“Uit de meta-analyse bleek ook dat eHealth-toepassingen vaak effectiever zijn wanneer er ondersteuning van de zorgverlener ingebouwd is. Met dat gegeven zijn wij een eigen patiëntenplatform, specifiek voor hart- en vaatziekten, gaan bouwen: het HATICE-platform. Gebruikers worden online ondersteund door een gezondheidscoach. Een gebruiker meet met de coach zijn cardiovasculair risicoprofiel profiel, en maakt dan een leefstijldoel van wat hij of zij zou willen verbeteren. Stoppen met roken, meer bewegen of afvallen bijvoorbeeld, waarbij de coach vervolgens online ondersteunt om die doelen te bereiken.”
“Het HATICE-platform werd in samenwerking met het Nederlandse VitalHealth Software ontwikkeld. Het wordt momenteel getest in een gerandomiseerde gecontroleerde trial, de gouden standaard bij klinisch onderzoek. Deze vindt plaats in Nederland, Frankrijk en Finland met in totaal ruim 2700 Europese 65-plussers,” aldus Beishuizen. Over de uitkomsten kan Beishuizen nog niet veel loslaten: “De uitkomsten van de RCT zijn nog niet bekend, maar worden wel binnenkort verwacht. De deelnemers zijn klaar met het onderzoek, de analyse van de data is momenteel bezig.”
Opvallend is dat de coaches in het HATICE- patiëntenplatform geen medische achtergrond hadden. “Wel volgden zij een korte cursus motivational interviewing, en hadden ze kennis van het protocol om patiënten te ondersteunen en - op afstand - te motiveren. Coaches gaven alleen adviezen gericht op leefstijl, en geen medicatie-adviezen bijvoorbeeld.”
Een van de conclusies in haar proefschrift - en een van de punten die in de evaluatie van gebruikers terugkwam - is dat de inbedding van een digitaal platform in de reguliere zorg juist nuttig en nodig is. “De hart- en vaatverpleegkundigen uit de focusgroep gaven aan dat de integratie van dit online platform binnen de reguliere zorg voor hart- en vaatpatiënten, de zogeheten CVRM (CardioVasculair Risico Management)-zorg via de huisartsenpraktijk, nuttig zou zijn.”
In interviews met gebruikers van het HATICE-platform gaven ook zij aan dat ze het handig zouden vinden als hun eigen huisarts of praktijkondersteuner inzicht had in hun platform en het te kunnen gebruiken bij reguliere controles, al verschilden de ervaringen per gebruiker.
Het is dus nog even afwachten of het HATICE-onderzoek het bestaande wetenschappelijke bewijs - dat internetinterventies voor hart- en vaatziekten geen effect lijken te hebben – kan ontkrachten. Beishuizen nuanceert dat het wetenschappelijke bewijs specifiek hiernaar beperkt is, en bovendien nog onvoldoende robuust. Ook zeggen bestaande onderzoeken nog niets over het effect op lange termijn, terwijl je daar natuurlijk naar op zoek bent.
“De meeste onderzoeken naar eHealth duren niet zo lang, gemiddeld 1 jaar. We weten van hart- en vaatziekten dat het langere tijd kan duren om ze te ontwikkelen. Bij de HATICE studie hebben we anderhalf jaar metingen kunnen uitvoeren, maar idealiter zou je na 2 of 3 jaar willen meten of er minder hartinfarcten en beroertes optreden. HATICE is wel het eerste onderzoek dat op zo’n grote schaal de effectiviteit van een internetplatform speciaal voor ouderen onderzoekt.”

Elke werkdag leest SmartHealth het eHealth en mHealth nieuws voor je. Is het relevant, actueel of opvallend, dan lees je het hier. Deze week: Philips Lumify en Reacts maken het real time delen van echobeelden mogelijk, onderzoeksproject van NeLL naar slimme astma-inhalator, vergelijkend onderzoek naar beweeggedrag Amerikanen, Britten en Nederlanders en Vakbeurs Zorg & ICT start dinsdag 17 april.
19 april - Een nieuwe samenwerking tussen Philips en Innovative Imaging Technologies (IIT) maakt het mogelijk om op afstand live met echografie mee te kijken, beelden te delen en diagnoses te bespreken.
Gekoppeld aan het draagbare Lumify echografiesysteem lanceert Philips samen met IIT het Reacts-platform. Het Lumify systeem bestaat uit een zogeheten transducer, het echoapparaat zelf, dat via USB aan een smartphone of tablet gekoppeld kan worden. Via het Reacts-platform kunnen echobeelden die de artsen in de ambulance onderweg naar het ziekenhuis nemen al bespreken met de Spoed Eisende Hulp afdeling. Een gynaecoloog die vrouwen in afgelegen gebieden begeleidt tijdens hun zwangerschap kan de echobeelden real time delen en bespreken met artsen wereldwijd.
Naast de mogelijkheid voor virtuele begeleiding bij diagnose of behandeling, is de Philips Lumify met Reacts volgens Philips ook een waardevol hulpmiddel voor academische ziekenhuizen, geneeskundestudenten en artsen in opleiding. Zo kan een hoogleraar virtueel, zonder aan een bepaalde plaats te zijn gebonden, echografieonderzoeken met studenten oefenen.
Bron: Philips
19 april - Het National eHealth Living Lab (NeLL) wil bestaande slimme inhalatoren voor patiënten met astma verder gaan onderzoeken en doorontwikkelen. Er zijn astma-inhalatoren op de markt met ingebouwde sensoren, die meten wanneer iemand zijn astma-inhalator gebruikt heeft. De sensor is gekoppeld aan de smartphone van de patiënt, en wanneer het tijd voor de medicijnen, krijg je een berichtje.
Maar volgens onderzoeker Charlotte Poot (LUMC) zijn er ook nog genoeg obstakels te overwinnen voor astma-patiënten, zoals het vergeten van hun medicatie-inname, of niet precies weten hoe ze een inhalator correct moeten gebruiken. Daarom gaat het National eHealth Living Lab - samen met het UMC Groningen, farmaceutisch bedrijf AstraZeneca en LUMC – verder onderzoek doen.
Het is een van de eerste concrete onderzoeksprojecten die het NeLL aankondigt. Dit onderzoek maakt deel uit van een groter onderzoek, waarin een slimme astma inhalator zal worden onderzocht op effectiviteit. Tijdens dit onderzoek zal ook een kosten-baten analyse gemaakt worden om te bepalen of de inhalator op groter schaal kan worden aangeboden.
Bron: NeLL
https://www.smarthealth.nl/2018/03/08/lumc-gaat-zorgapps-testen-grootste-marketingbudget-of-bewezen-effectief/
16 april - Onderzoekers aan de University of Southern California hebben het beweeggedrag van mensen in de VS, Engeland en Nederland met elkaar vergeleken. Eén van hun bevindingen is dat Amerikanen hun beweeggedrag sneller overschatten dan mensen in Nederland of Engeland.
Aan de studie namen 784 Nederlanders, 540 Amerikanen en 254 Britten deel. Alle deelnemers droegen een fitness tracker om hun pols die een week lang hun beweging registreerde. Daarnaast vulden alle deelnemers een verslag in over hun beweeggedrag en moesten ze aangeven hoe actief ze zelf dachten te zijn geweest, op een schaal van 0 (inactief) tot 5 (heel actief).
Op basis van de resultaten gemeten door de fitness trackers, blijken Nederlanders en Britten een stuk actiever dan Amerikanen. Uit het onderzoek blijkt daarnaast dat Amerikanen eerder geneigd zijn om in te vullen dat ze een actieve week hadden gehad, terwijl ze in feite een stuk minder hadden bewogen dan de deelnemers uit Europa. De Amerikaanse deelnemers vulden daarnaast sneller een uiterste in (of inactief of heel actief), terwijl de deelnemers uit Engeland en Nederland zichzelf sneller op het midden van de schaal plaatsten.
Volgens onderzoekers is het duidelijk dat mensen in verschillende landen andere referentiekaders hebben over wat veel of weinig bewegen is en de verschillen in antwoorden daardoor verklaart kunnen worden.
Uit de fitness tracker data blijkt daarnaast dat hoe ouder de deelnemer, hoe minder hij of zij beweegt, terwijl dit uit de verslagen ingevuld door de deelnemers zelf niet naar voren komt. Dit resultaat bleek voor deelnemers uit alle landen te gelden.
Bron: BMJ
16 april – Van dinsdag 17 tot donderdag 19 april staat de Jaarbeurs in Utrecht in het teken van zorgtechnologie en innovatie. Vakbeurs Zorg & ICT 2018 is gericht op zorgprofessionals, -directie en -management en ict'ers die werkzaam zijn bij een zorginstelling. Tijdens de drie dagen durende beurs zijn er ruim 100 sessies over nieuwe technologie, slimme apps en digitalisering van werkprocessen, verzorgd door onder andere zorgprofessionals en (tech) ondernemers.
Ook SmartHealth verzorgt dit jaar weer een aantal sessies op de Zorg & ICT beurs 2018. Tijdens de sessie Toekomst van wearables op dinsdag 17 april gaat Frederieke in op de vraag of er een toekomst is weggelegd voor wearables en draagbare technologie. Deze sessie is inmiddels volgeboekt, maar wellicht komt er nog een plekje vrij. Jan duikt woensdag 18 april in de opkomst van virtuele assistenten, kunstmatig intelligente chatbots en belicht (inter)nationale toepassingen voor de zorg, inschrijven kan hier.
In navolging op het succes van 2017 organiseren we dit jaar opnieuw een sessie over ‘Intieme technologie’. We proberen tijdens deze SmartHealth Talk wat licht te brengen in de vragen die intieme technologie oproept. Hoe kijken we aan tegen een robot als gezelschapspartner, mantelzorger, sekspartner of hulp in de huishouding? Inschrijven voor de sessie Intieme technologie kan hier.
Zorg & ICT 2018 is gratis toegankelijk en wordt georganiseerd in de Jaarbeurs in Utrecht. Inschrijven kan nog steeds via deze website.

Fabrikanten van fitness- en lifestyle producten schuiven steeds meer op richting serieuze medische functies. Dat brengt nieuwe vraagstukken met zich mee. De Inspectie Gezondheidszorg en Jeugd (IGJ) houdt toezicht op medische technologie. Hoe gaat de toezichthouder om met een stroom aan nieuwe apps en medische consumententechnologie, uit binnen- en buitenland? SmartHealth spreekt met Johan Krijgsman, coördinerend specialistisch inspecteur e-health bij IGJ.
Zorg verschuift steeds vaker vanuit het ziekenhuis naar huis door inzet van technologie. Dat stelt uitdagingen voor toezicht, aldus Johan Krijgsman, die als inspecteur e-health binnen een team van 30 collega’s toezicht houdt op medische technologie bij de Inspectie Gezondheidszorg en Jeugd (IGJ). De IGJ is een samenvoeging van de voormalig Inspectie voor de Gezondheidzorg en de Inspectie Jeugdzorg. “Maar of medische apparatuur thuis wordt ingezet of in een ziekenhuis, maakt geen verschil: medische technologie moet veilig gebruikt kunnen worden door zorgprofessionals en patiënten, onafhankelijk van locatie”, zegt Krijgsman.
De Nederlandse Wet op de medische hulpmiddelen geeft duidelijk aan wanneer een app of product als medisch hulpmiddel wordt beschouwd. “Kort gezegd is een product een medisch hulpmiddel wanneer het door de fabrikant bedoeld is om te worden ingezet voor diagnose of behandeling van ziekte. Belangrijk is wat de fabrikant bedoeld heeft als gebruiksbestemming, dus waar het hulpmiddel voor bedoeld is. Een horloge dat hartslag meet als indicatie van de conditie bij sporten, is geen medisch hulpmiddel: de fabrikant heeft het niet bedoeld voor diagnose of behandeling”, aldus Krijgsman.
Apparatuur wordt door de exponentiële groei van technologie steeds kleiner en draagbaarder. Huisartsen kunnen inmiddels een echografie-apparaat kopen dat op een tablet werkt om in hun spreekkamer een volwaardige echo te maken. AliveCor biedt consumenten (en zorgverleners) een ECG-apparaat voor thuis: met het opzetstuk voor je smartphone maak je in enkele seconden een hartritmefilmpje.

De AliveCor
Verschilt dat ECG-smartphone apparaat voor thuisgebruik van een 12-kanaals ECG-apparaat dat de cardioloog in het ziekenhuis gebruikt? “Als een dergelijk apparaat voor thuisgebruik bedoeld is om gebruikt te worden voor diagnose of behandeling, dan is het net als het 12-kanaalsapparaat een medisch hulpmiddel. Het kan zijn dat er een verschil zit in de risicoklasse van deze voorbeelden.” Medische hulpmiddelen worden ingedeeld in risicoklassen. Er zijn vier risicoklassen: klasse I, IIa, IIb en III. In klasse I vallen de laag risico producten. Daarvoor stelt de fabrikant meestal zelf vast dat het medisch hulpmiddel aan de essentiële eisen voldoet. Voor de medische hulpmiddelen in klasse IIa en klasse IIb gelden zwaardere procedures. Maar ook als een klasse I product een meetfunctie heeft, dan geldt daarvoor een aparte beoordeling.
“Fabrikanten moeten een aantal beslisregels aflopen om te bepalen in welke risicoklasse een medisch hulpmiddel valt. Er zit een balans in de wetgeving: naarmate een hulpmiddel in een hogere risicoklasse valt, wordt de beoordeling ook strenger. De wet stelt meer veiligheidseisen aan een hartklep dan aan een thermometer, om een voorbeeld te noemen”, aldus Krijgsman.
Wanneer een apparaat of app volgens de wet wel een medisch hulpmiddel is, moet het een CE-markering krijgen. De letters CE staan voor ‘Conformité Européene’ en daarmee wordt bedoeld dat het product conform de Europese regels is ontwikkeld en voldoet aan eisen voor de veiligheid en de prestaties van medische hulpmiddelen.
"De fabrikant of app-maker moet een klinische evaluatie doen, waarin de fabrikant moet kijken naar de beschikbare klinische gegevens over de veiligheid en de prestaties van het product. Dat betekent niet per se dat ook afzonderlijk klinisch onderzoek vereist is. Het kan bijvoorbeeld zijn dat een product goed vergelijkbaar is met een bestaand product waarover al veel klinische gegevens bekend zijn. De klinische evaluatie gaat ook door nadat een medisch hulpmiddel op de markt is gekomen. Dat wordt ook wel post market surveillance genoemd, actief de veiligheid en prestaties van een product blijven monitoren om actuele informatie te verzamelen", aldus Krijgsman.
Dat die post market surveillance belangrijk is, bewijst de Zweedse app Natural Cycles. Die app, gericht op vrouwelijke gebruikers die hun cyclus digitaal willen monitoren, ontving na onderzoek een CE-markering en mocht aangeduid worden als anticonceptiemiddel. Maar de makers van de app liggen momenteel onder een vergrootglas nadat een aantal vrouwen ongewenst zwanger is geworden ondanks het gebruik van deze 'contraceptive' app.
Sommige fitness- en lifestyle producten schuiven meer op van leefstijl en coaching richting medische functies, zoals de app die Apple onlangs aankondigde om boezemfibrilleren te detecteren. Een stappenteller van Fitbit meet inmiddels veel meer dan stappen: ook je slaap, hartslag en ademhaling worden bijgehouden. Hoe kijkt de inspectie aan tegen deze - vaak internationale - ontwikkeling waarbij grote technologiebedrijven zich op de zorgmarkt begeven?
“Ieder bedrijf dat in Europa medische hulpmiddelen wil aanbieden - of dat nou infuusnaalden, implantaten of apps zijn - moet voldoen aan Europese wetgeving. Dat betekent dat technologiebedrijven zoals Apple, als ze in Europa een medisch hulpmiddel op de markt willen brengen, naast de toestemming van de Amerikaanse FDA, ook een CE-markering nodig hebben om aan te tonen dat ze aan de Europese wetgeving voldoen, als ze onder de wettelijke definitie van een medisch hulpmiddel vallen”, aldus Krijgsman.
Apple Watch werkt samen met continu glucose monitoring (GCM) van Dexcom
“Overigens zijn er veel apps die door gebruikers wel ‘medische apps’ worden genoemd, maar die geen diagnostische of medisch ondersteunende functie hebben bij behandeling. Die apps vallen dus niet onder de wet op de medische hulpmiddelen en hoeven niet aan die wetgeving te voldoen.”
Met nieuwe Europese wetgeving wordt het voor consumenten gemakkelijker om te bekijken of software een medisch hulpmiddel is of niet. “In Europa gaat vanaf 2020 de zogeheten Medical Device Regulation (MDR) in, een Europese verordening voor medische hulpmiddelen. Die nieuwe wetgeving is op bepaalde punten strenger dan de huidige Nederlandse wetgeving, en is bovendien transparanter”, zegt Krijgsman. Daarnaast wordt de nieuwe Europese verordening strenger in het onderzoek naar klinische effectiviteit.
“Als je nu wil weten of een fabrikant een CE-markering heeft, moet je zoeken via instanties of fabrikanten. In deze nieuwe MDR verordening wordt de Europese database Eudamed toegankelijk voor publiek, waarin consumenten en zorgprofessionals kunt zien welke software CE-markering heeft en of een medisch hulpmiddel is. Het doel van de nieuwe verordening is ook om meer harmonisatie tussen Europese lidstaten te krijgen als het op markttoelating van medische hulpmiddelen en toezicht daarop aankomt.”
Onlangs werd in het Leids Universitair Medisch Centrum de kick-off georganiseerd van het Nationaal eHealth Living Lab (NeLL), een centrum om eHealth-toepassingen en apps te testen. Een mooi initiatief, volgens Krijgsman. Hij herkent de vraag van veel zorgprofessionals om een overzichtelijke plek waar veilige, betrouwbare, apps te vinden zijn.
“De IGJ werkt met een wettelijk kader om toezicht te houden: wanneer technologie een medisch hulpmiddel is, gelden wetten waaraan de IGJ kan toetsen. Met initiatieven zoals het NeLL en de GGD app store ontstaan er (online) databases waar zorgprofessionals en consumenten kunnen bekijken wat handige, bruikbare apps zijn, of waar collega’s goede ervaringen mee hebben. Dat hoeven niet per se medische hulpmiddelen te zijn. Vermelding in zo’n database wil dus niet zeggen dat wij toezicht houden op de app en het gebruik ervan.”

Elke werkdag leest SmartHealth het eHealth en mHealth nieuws voor je. Is het relevant, actueel of opvallend, dan lees je het hier. Deze week: bouwkunde studenten ontwikkelen app voor Parkinson patiënten, tech startup klaagt Apple aan wegens octrooi-inbreak, SAP test rolstoel vol sensoren, en samenwerking tussen GGzE en twee universiteiten om eHealth in de ggz te bevorderen.
12 april - Een groep bouwkunde studenten van de Rice University in Houston hebben een iPhone app ontwikkeld die mensen met Parkison kan helpen bij freezing: een symptoom waarbij een patiënt tijdelijk niet in staat is om vooruit te komen. Als gevolg daarvan kan een patiënt vallen.
Uit onderzoek blijkt dat visuele of audio prikkels patiënten kunnen helpen om uit die verstijving te komen. De app van de Amerikaanse studenten werkt op basis van augmented reality. De gebruiker richt zijn telefoon op de grond en de telefoon toont een blok of cirkel op de plek waar de hij zijn voet zou moeten plaatsen. Volgens de makers kan zo’ n aanwijzing op de grond al voldoende prikkel zijn om uit de freezing te komen. Zo niet, dan bevat de app geluid produceren of gaan vibreren.

In de app
Volgens de studenten is het met name interessant dat hun oplossing veel goedkoper is dan de meeste hulpmiddelen voor Parkison patiënten, zoals een rollator of wandelstok met ingebouwde sensoren die voor prikkels kunnen zorgen.
Bron: MobiHealthNews
10 april – Omni MediSci klaagt Apple aan wegens octrooi-inbreuk. De Amerikaanse tech startup beweert dat Apple gepatenteerde technologie heeft geïntegreerd in de Apple Watch na het inzien van de patent aanvraag door Omni MediSci. Het gaat om een sensor waarmee hartslag gemeten kan worden in de Apple Watch Series 1, Series 2, Series 3 GPS en Series 3 GPS + Cellular.
Uit de aanklacht blijkt dat Omni MedSci meermaals bij Apple aan tafel heeft gezeten voor een samenwerking, maar dat daar niets is uitgekomen. Na afloop van deze meetings zou Omni MedSci nog aanpassingen hebben gedaan aan hun patent-aanvragen.
Volgens Apple Insider zitten er wel wat haken en ogen aan de claim. Zo zou Apple bij de eerste meeting met Omni de hartslag sensor in de Apple Watch allang ontwikkeld hebben.
De startup wil niet alleen een schadevergoeding, maar eist ook dat Apple stopt met het gebruiken van de technologie.
Bron: Apple Insider
9 april - Met het project Smart Wheelchair gaan SAP, rolstoelfabrikant Life & Mobility en zorginstelling Sensire rolstoelen uitrusten met sensoren en vervolgens testen met rolstoel-gebruikers. De sensoren geven elke vier seconden informatie door over drukverdeling, temperatuur en de zithouding van de gebruiker in de rolstoel. Met die informatie hopen de bedrijven om de rolstoel te optimaliseren voor meer zitcomfort en minder wonden, die door voortdurende druk kunnen ontstaan.
Bij Sensire Den Ooiman in Doetinchem worden vier rolstoelen met elk elf sensoren getest. Sensire Den Ooiman is een van de verpleeghuizen die meewerken aan het onderzoeksproject. "In mijn dagelijkse beroepspraktijk zie ik een duidelijke relatie tussen een goede zithouding en het voorkomen van langdurige negatieve effecten van zitten in een rolstoel", zegt Adinda van Sommeren, ergotherapeut bij zorgorganisatie Sensire. "De Smart Wheelchair geeft meer inzicht in hoe de rolstoelgebruiker zijn lichaam positioneert. Uiteindelijk gaat dat ons meer inzicht geven in wat er nodig is om goed ondersteund te zitten."
Volgens de bedrijven achter de Smart Wheelchair biedt het project de data die onderzoekers nodig hebben om meer zicht te krijgen op het zitgedrag van rolstoelgebruikers. Bewegingswetenschapper Hanneke Knibbe, die als onderzoekster bij het project is betrokken, zegt. "Er is nog niet heel veel onderzoek gedaan naar langdurig zitten en de gevolgen voor de gezondheid bij rolstoelgebruikers. En de data die beschikbaar zijn, komen veelal uit labomgevingen en niet uit de praktijk."
9 april - De Universiteit van Eindhoven, Tilburg University en GGZ-instelling GGzE gaan samenwerken aan onderzoek naar eMental health. Afgelopen vrijdag tekenden de drie organisaties een samenwerkingsovereenkomst, een zogeheten Academische werkplaats, gericht op ‘Technological and Social Innovation for Mental Health’.
Volgens GGzE, een van de grootste GGZ-instelling in Brabant, zijn technologie en innovaties hard nodig om uitdagingen in de ggz-sector zoals de hoge werkdruk, een relatief hoog ziekteverzuim en een significant tekort aan geschoold personeel aan te kunnen. De twee universiteiten en GGZ-instelling willen zich gaan richten op meer onderzoek naar onder meer eMental health toepassingen en serious games voor de geestelijke gezondheidszorg.
Bron: GGzE
Meer lezen?
UMC Groningen: virtual reality (VR) therapie veelbelovend bij patiënten met psychoses

In de centrale hal van het kantoor van de Autoriteit Persoonsgegevens (AP) in Den Haag staat een cameraploeg. De telefoon staat al de hele ochtend roodgloeiend. Aanleiding is de melding van een datalek in het Haga-ziekenhuis. Tientallen medewerkers van het Haagse ziekenhuis zouden volgens een klokkenluider ongeoorloofd het medische dossier van Samantha de Jong, beter bekend als reality-ster Barbie, bekeken hebben. Tussen de bedrijven door vinden we een geschikt moment om met Aleid Wolfsen, voorzitter van de AP, te spreken over privacy, datalekken en de impact van nieuwe Europese wetgeving op de zorgsector.
De Autoriteit Persoonsgegevens is de Nederlandse instantie die toezicht houdt op de naleving van de wettelijke regels voor bescherming van persoonsgegevens. Met al het nieuws rondom privacy en data - zoals camera’s in de kleedkamer van een sauna, de ophef rond Cambridge Analytica en Facebook, en de ongeoorloofde gegevensverzameling van Microsoft - staat de AP meer dan ooit tevoren in de publieke belangstelling.
Ook de datum 25 mei 2018 speelt een grote rol bij de toezichthouder. Dan wordt namelijk de Algemene Verordening Gegevensbescherming (AVG) binnen de Europese Unie van kracht. Die nieuwe wetgeving geeft burgers meer rechten, bedrijven en organisaties meer verplichtingen en biedt nationale toezichthouders als de AP meer handvatten om organisaties die slordig met persoonsgegevens omgaan aan te pakken, bijvoorbeeld met flinke boetes voor de bestuurders.
Bij de publieksvoorlichters van de toezichthouder komen dagelijks vragen en meldingen binnen van bedrijven, organisaties en burgers. Burgers bellen naar aanleiding van berichten in de media, bijvoorbeeld over een digitaal leerling-volgsysteem, maar ook met vragen over inzage in hun medische dossier, of het verwijderen van informatie uit hun dossier. Veruit de meeste telefoontjes komen van bedrijven die zich bezighouden met verwerking van persoonsgegevens, in verschillende sectoren. Wat mag wel en wat mag niet met die data, hoe moeten bedrijven zich voorbereiden en wat betekent de nieuwe wetgeving voor hun sector?

Autoriteit Persoonsgegevens
Volgens AP-voorzitter Aleid Wolfsen is de rol van de AP veranderd. “Voorheen zaten we meer op afstand, nu hebben we meer dan ooit een belangrijke taak om mensen voor te lichten. We worden als het ware een ombudsman voor de privacy, burgers kunnen met klachten en vragen over het gebruik of misbruik van hun persoonsgegevens bij ons terecht. Dat betekent dat we niet langer in onze toren blijven zitten om toezicht te houden, maar organisaties proactief gaan ondersteunen bij het bewust worden van hun verantwoordelijkheid rondom privacy en de praktische aanpak daarvan.”
De AP wil burgers ook wijzen op hun rechten. “We merken dat veel mensen privacy belangrijk vinden, maar er ook in berusten dat ze niet veel eraan kunnen doen. ‘Zij zijn groot, ik ben klein, mijn gegevens liggen toch al op straat’, dat idee hebben veel mensen. We willen burgers helpen om hun rechten uit te oefenen.”
Wolfsen betreurt het voorval in het Haga-ziekenhuis, maar zo’n concrete casus is volgens de voorzitter een voorbeeld om iedereen weer op scherp te zetten. “In andere sectoren hoor je ‘de klant is koning’. In het ziekenhuis wil je ook dat jouw data behandeld worden alsof het de medische gegevens van de koning zijn. Je hebt recht op bescherming van je persoonlijke levenssfeer, Wat is er intiemer dan jouw gezondheidsgegevens? Dat zijn vertrouwelijke data die je alleen met jouw arts deelt, en niet met de rest van de afdeling.”
Doordat het datalek in het Haga-ziekenhuis om een bekende Nederlander gaat, haalde het de binnenlandse pers. Toch is het niet de eerste keer dat er zoiets is voorgevallen, geeft Wolfsen aan. “Wij hebben vaker vergelijkbare signalen ontvangen.” Als voorbeeld noemt de bestuurder een burenruzie, waarbij een van de buren (werkzaam in een ziekenhuis) data uit het medische dossier van een andere buurman had gevist en dit tegen hem gebruikte in de ruzie. De gedupeerde buurman benaderde de AP over deze kwestie en de Autoriteit ging op onderzoek uit bij het desbetreffende ziekenhuis.
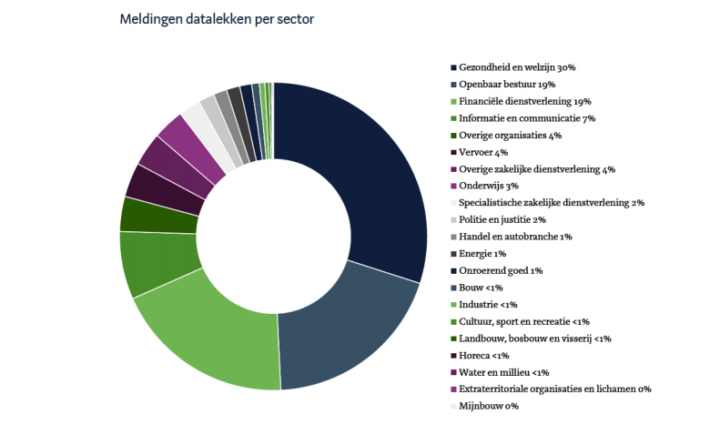
Datalekken per sector
In totaal werden er in 2017 10.000 datalekken gemeld bij de AP. Dan aantal is met meer dan 70 procent toegenomen ten opzichte van het jaar daarvoor. De meeste meldingen kwamen van organisaties uit de sectoren gezondheid en welzijn (3105 meldingen), openbaar bestuur (2000 meldingen) en financiële dienstverlening (1984).
Wolfsen: “De zorg staat altijd in de top drie van sectoren met de meest gemelde datalekken. Dat is niet enkel een negatieve score, maar ook iets positiefs: het is duidelijk dat men zich in deze sector extra bewust is van de gevoeligheid van de data waarmee zij werken en dat de welwillendheid om een datalek te melden groot is.”
Volgens Wolfsen krijgt de AP ook regelmatig meldingen binnen vanuit de zorg die strikt genomen niet bij de Autoriteit gemeld hoeven te worden. “Als een patiëntenportaal op een pc in de gang open heeft gestaan, maar niemand erin heeft gekeken, dan heb je wel een beveiligingsissue - er had iemand in kunnen kijken - maar is het formeel geen datalek. Je bent als ziekenhuis in zo’n geval wel verplicht de patiënt in te lichten, maar de AP hoeft niet ingelicht te worden.” Wolfsen vindt het een goed teken dat zorgprofessionals toch liever geen risico nemen. “Door de AP erbij te betrekken, kunnen we wel meekijken, eventuele feedback geven en mogelijk potentiële fouten voorkomen.”
Is de nieuwe Europese wetgeving die ook voor de zorgsector geldt eigenlijk geen ‘achterstallig onderhoud’, zaken die commerciële bedrijven al lang geregeld hebben met een privacyreglement, chief security officer en meldpunt voor datalekken? Wolfsen: “Het ‘achterstallige onderhoud’ in de zorg lijkt ten opzichte van andere sectoren nog net wat groter. De zorgsector is hierin niet uniek, maar ten opzichte van andere sectoren zijn zorgprofessionals doorgaans minder thuis in de digitale wereld dan professionals in andere sectoren. Van een oncoloog verwachten we dat hij of zij uitmuntende vakkennis heeft maar niet dat hij of zij precies weet hoe alle ICT-systemen van het ziekenhuis in elkaar zitten. Maar in het ziekenhuis waar deze oncoloog werkt, moet deze kennis wel aanwezig zijn. Ik ben van mening dat je niet goed kunt leidinggeven aan een zorginstelling als je de digitale wereld niet goed begrijpt: je moet die wereld door en door kennen.”

"Ziekenhuizen moeten de digitale wereld ook door en door kennen"
Wanneer je als zorginstelling al volgens de Wet bescherming persoonsgegevens (Wbp) werkt, is het voldoen aan de AVG een kwestie van de punten op de i zetten, zegt Wolfsen. “Als je nog niet conform de Wpb werkt, dan moet je nu flink aan de bak. Voorheen had de AP al de wettelijke bevoegdheid om boetes op te leggen, de drempel om die op te leggen wordt vanaf 25 mei lager. Dan is fout gewoon fout. Dat doen we niet omdat we graag boetes opleggen, maar omdat we in actie moeten komen. De impact van een datalek kan groot zijn.”
Na 25 mei gaat de AP ook strenger controleren of organisaties die een functionaris gegevensbescherming (FG), een interne toezichthouder, moeten hebben, deze ook daadwerkelijk hebben. “Als een zorgorganisatie geen FG heeft, dan gaat er al iets mis”, aldus Wolfsen.
Ziekenhuizen die denken ‘het zal zo’n vaart niet lopen’ hebben het volgens Wolfsen mis. “Burgers raken zich meer en meer bewust van hun privacy en de risico’s die ze lopen. Het is zo’n belangrijk recht, daar moeten wij iets aan doen. Als burger begin je voor je gevoel misschien niets tegenover een groot ziekenhuis, overheidsinstantie of miljoenenbedrijf. Wij willen een bondgenoot voor burgers zijn.”
Wolfsen benadrukt wel dat de boetes geen doel op zich zijn, maar een middel. Voordat de AP een boete uitdeelt, kan de Autoriteit bijvoorbeeld eerst een last onder dwangsom opleggen, waarmee er wordt afgedwongen dat binnen een bepaalde tijd iets moet worden opgelost op straffe van een bepaald geldbedrag. Maar de AP kan ook een organisatie bellen of een brief sturen om een wettelijke norm uit te leggen, zodat de overtreding kan worden verholpen. “We hopen dat het feit dat de AP een boete op mag leggen, ervoor zal zorgen dat men in actie komt. Het moet een stok achter de deur zijn.”

Burgers hebben recht op dataportabiliteit
Binnen de zorg is informatie-uitwisseling een heet hangijzer. Systemen die niet met elkaar praten en het ontbreken van een downloadknop in het ziekenhuisportaal vallen moeilijk te rijmen met het recht op dataportabiliteit, een onderdeel van de AVG. Dataportabiliteit is het recht om gegevens over te dragen. Het houdt in dat mensen het recht hebben om de persoonsgegevens te ontvangen die een organisatie van hen heeft. Zo kunnen zij hun gegevens bijvoorbeeld makkelijk doorgeven aan een andere leverancier van dezelfde soort dienst. “Bedrijven, overheden en zorginstellingen moeten dataportabiliteit faciliteren”, zegt Wolfsen. “Als iemand zijn medische dossier mee wil nemen naar een andere zorgverlener, maar hier geen mogelijkheid toe heeft, dan mag hij of zij dat bij ons melden. Een ziekenhuis dat dataportabiliteit niet honoreert, is in feite in overtreding.”
En hoe kijkt de voorzitter aan tegen buitenlandse (tech)bedrijven, die ook richting de zorgmarkt bewegen? Apple wil een opslagplaats voor medische gegevens worden en Google hoopt op basis van bergen data en slimme algoritmes meer te leren over het verloop van ziektes. “Hoe groot of hoe klein een bedrijf ook is: ze moeten 100% compliant met de AVG werken. Als Apple naast smartphones ook zorgdiensten gaat aanbieden, moet hun alertheid ook groter zijn.”
Aan de toestemming die mensen geven om bijvoorbeeld hun medische gegevens in een app te delen of mee te werken aan een digitale klinische studie, stelt de wet strenge eisen. “Toestemming moet vrij, specifiek – niet algemeen –, geïnformeerd en ondubbelzinnig zijn gegeven. Onder de AVG zijn de eisen nog strenger geworden dan onder de Wet bescherming persoonsgegevens. We kunnen daar dus ook streng op gaan toetsen.”

Artificial Intelligence (AI) vertoont veel overeenkomsten met de opkomst van mobiele technologie twintig jaar geleden. Je hoort steeds vaker AI-first, net zoals organisaties vijftien jaar terug alle fiches op mobiel moesten zetten met een mobile first strategie. In de gezondheidszorg staat de AI-hypemeter, vooral waar het om gebieden als machine learning en deep learning gaat, inmiddels voortdurend in het rood. Op het oog spectaculaire onderzoeksresultaten van Google, Apple en vele universiteitsafdelingen worden getemperd door stemmen die waarschuwen voor ongebreideld techno-optimisme. Het gezaghebbende tijdschrift Nature waarschuwde deze maand in een hoofdredactioneel commentaar dat AI diagnose-algoritmen dezelfde strenge wetenschappelijke toets moeten ondergaan als nieuwe medicijnen.
Maar wanneer je de extremen van de kritiekloze voorstanders en technofobe tegenstanders wegfiltert, zie je een veelbelovend vakgebied, waarin de vorderingen inmiddels bijna maandelijks lijken te verlopen. Ook Nederland blaast zijn partij mee op het AI-wereldtoneel, vooral op het gebied van slimme algoritmen om radiologische beelden te interpreteren.
Arthur Post Uiterweer is sinds begin dit jaar CEO van het Rotterdamse Quantib. Het bedrijf, dat eind vorig jaar een kapitaalinjectie van 4,5 miljoen ontving van durfinvesteerders, is opgericht in 2012. Het bedrijf is zes jaar geleden begonnen als spin-off van het Erasmus MC. Dat ziekenhuis heeft een vakgroep Biomedical Imaging Group Rotterdam (BIGR) onder leiding van Prof. Dr. Wiro Niessen.

Quantib CEO Arthur Post Uiterweer
Post Uiterweer legt uit dat die vakgroep al heel lang veelbelovende algoritmes ontwikkelde om bijvoorbeeld sneller meer informatie uit hersenscans te kunnen halen. “Maar de commerciële ontwikkeling van dit soort technieken is geen kerntaak van een onderzoeksinstelling, en veel promotieonderzoeken verdwenen in een la zonder dat ze ten goede kwamen aan patiënten.” Quantib is opgezet om die technologie wél naar de kliniek te brengen, en de toepassingen te laten voldoen aan richtlijnen als die van de FDA in de Verenigde Staten en CE in Europa. Dat zijn langdurige trajecten.”
Post Uiterweer, die vorig jaar bij Quantib aanvankelijk was aangetrokken als commercial director, studeerde bioscience in Cambridge en maakte daarna snel carrière bij The Boston Consulting Group en de gezondheidsdivisie van Philips. Volgens hem is machine learning, het vakgebied waarin de data scientists en software engineers van Quantib werken, dé plek waar je nu wil zijn wanneer het om medische beelden (zoals MRI-scans) gaat. “De scanners van Philips, Siemens of GE gaan steeds meer op elkaar lijken, de software is cruciaal voor het onderscheid tussen concurrenten.”

Quantib: data scientists en deep learning specialisten
Quantib’s huidige producten zijn gericht op hersenziekten. Enerzijds omdat neurologische ziekten veel mensen treffen, een belangrijke doodsoorzaak zijn en tot hoge kosten in het zorgsysteem leidden. Anderzijds omdat Erasmus MC een zeer sterk neuroradiologie team heeft. Innovatie op dit gebied kan dus ten goede komen aan veel patiënten, zegt Post Uiterweer. Het Quantib-product Brain kreeg in 2016 in de Verenigde Staten goedkeuring van de FDA. Quantib™Brain helpt artsen en onderzoekers bij het detecteren en volgen van neurologische aandoeningen, zoals Parkinson, MS en Alzheimer. Artsen en onderzoekers kunnen dankzij de beeldanalyse-software van Quantib beter en ook sneller diagnoses stellen. Nu worden medische beelden meestal uitsluitend met het menselijke oog beoordeeld en vergeleken, doorgaans door de radioloog.
Quantib zoekt in medische beelden naar zogeheten biomarkers: kenmerken die de radioloog en neuroloog helpen bij het diagnostiseren van een ziekte en het monitoren van de progressie daarvan. De diagnose van een ziekte als dementie is meestal een lang traject, waarin meerdere onderzoeken plaatsvinden door verschillende disciplines. Die metingen vormen, samen met de beelden van de scan, de basis voor de diagnose van een bepaald type dementie. Het duurt, zegt Post Uiterweer, vaak meerdere jaren om die diagnose definitief vast te stellen, vooral omdat de ziekte zich langzaam ontwikkelt. Een kenmerk van dementie is dat de hersenen van patiënten meer krimpen dan die van gezonde mensen.
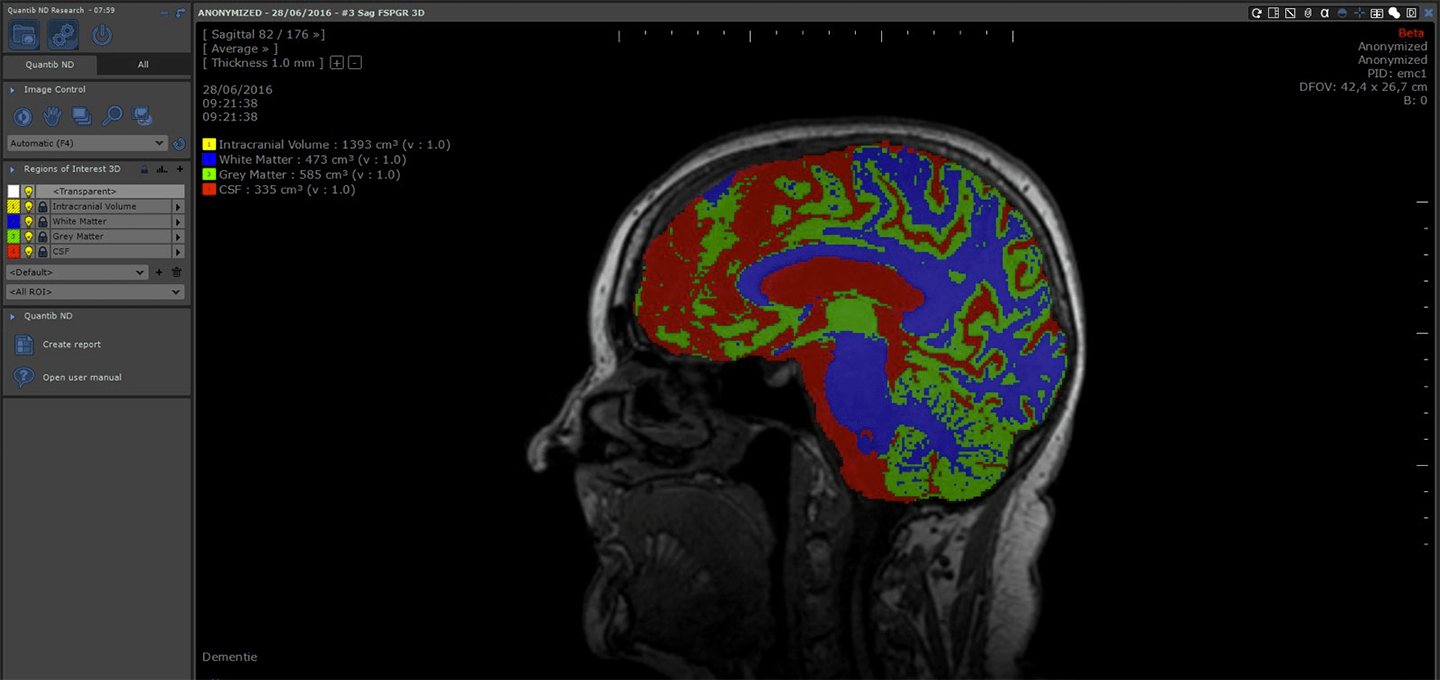
De Quantib software voor hersenonderzoek
Quantib heeft norm grafieken ontwikkeld op basis van een grote populatie gezonde Nederlandse vrijwilligers, die al tientallen jaren worden gevolgd met regelmatige scans. De eerste scan van een patiënt met de verdenking van dementie kan worden vergeleken met de data van tientallen jaren researchnorm grafieken om te kijken of er sprake is van meer dan normale krimp. Dat is een belangrijke indicator voor de diagnose die de neuroloog stelt. Het gaat daarbij om slechts enkele millimeters afname per jaar.
De machine learning algoritmen die Quantib-onderzoekers ontwikkelden kunnen op basis van 3D beelden die verschillende gebieden van de hersenen ‘herkennen’ en per gebied de volumes berekenen. Dat is voor radiologen een tijdrovende bezigheid. Met dit gereedschap kan een correcte diagnose sneller worden gesteld, en een passende behandeling eerder worden ingezet.
Quantib wil zich met de nieuwe investering ook gaan richten op andere ziekten. Post Uiterweer zegt dat de algoritmen die Quantib ontwikkelt ook bruikbaar zijn om te zoeken naar biomarkers of data-patronen in scans van prostaat, lever en andere organen of botstructuren zoals heupen en knieën. De meest voor de hand liggende toepassing is het automatisch detecteren op basis van reeds bekende markers of patronen in radiologie beelden, als hulp voor de radioloog. Het wordt echter nog interessanter als zelflerende systeem nieuwe patronen ontdekken, die verbindingen leggen tussen radiologische beelden en pathologie of genetica.
“Idealiter wil je van een tumor weten welke genetische mutaties eraan ten grondslag liggen omdat dit veel zegt over hoe agressief de tumor is en wat de beste behandeling is. Om genetische mutaties te ontdekken moet je normaal gesproken een stukje tumorweefsel wegnemen om daarvan genetische code te bepalen. Wat we echter nu zien is dat de vorm en structuur van de tumor op MRI beelden vaak al een goede voorspeller is van genetische mutaties die aan de tumor ten grondslag liggen”, aldus Post Uiterweer. Wanneer je een algoritme maar genoeg gevallen laat zien, kan de zelflerende software de scans van patiënten vergelijken op letterlijk tienduizenden kenmerken, en daar de top honderd uit destilleren. Op die manier zal de deep learning software op basis van MRI-beelden steeds vaker kunnen voorspellen wat het resultaat van een biopt gaat zijn. “Het doel is natuurlijk om in bepaalde gevallen biopten te voorkomen en eerder een prognose te geven.”

Deep learning systeem AlphaGo versloeg wereldkampioen Go, maar we weten niet precies hoe
Een belangrijke uitdaging die Post Uiterweer ziet voor deep learning-toepassingen is hoe de software aan menselijke specialisten meer inzicht kan geven in de manier waarop bepaalde patronen zijn ‘ontdekt’. Daardoor kunnen artsen volgens hem beter volgen waarom de software met bepaalde adviezen komt.
De CEO vindt dat het gevaarlijk is om blind te varen op de correlaties uit de ‘black box’ van de AI. “Je wilt bijvoorbeeld liefst visualiseren wat de top tien features zijn die tot een bepaalde relatie hebben geleid, op een manier die inzichtelijk is voor de dokter. Wanneer je dat niet transparant doet, dan raak je de kracht van de man-machine interface kwijt.”
Hoewel Post Uiterweer - niet onverwacht - uiterst optimistisch is over de toekomst van AI voor de interpretatie van medische beelden of weefselmonsters, stelt hij vast dat de nu al behaalde indrukwekkende resultaten van deep learning algoritmen nog geen alternatief zijn voor de menselijke radioloog of specialist. “Een radioloog die een röntgenbeeld bekijkt voert misschien wel twintig of dertig taken tegelijk uit, hij zoekt naar verbanden in het licht van de ziektegeschiedenis, de familiehistorie en de toestand van de patiënt, hij kijkt naar een vergroot hart, een klaplong, een longontsteking. Hij vat dat in een conclusie samen: dit zie ik bij de patiënt. Wat machine learning in dit stadium doet is één van die twintig of dertig taken steeds beter uitvoeren. Het is nog niet op het niveau dat de radioloog vervangen wordt, en daar zijn we nog ver van af. De technologie levert tools om het werk van de radioloog te ondersteunen, zodat die zich kan richten op de complexere problemen en randgevallen.
Radiologie data verdubbelt elke twee jaar
De CEO wijst er ook op dat de hoeveelheid medische beelden per twee jaar verdubbelt. “De komende twee jaar wordt evenveel medische beeld data gegenereerd als er in de hele medische geschiedenis tot nu toe is gegenereerd. Het aantal radiologen neemt met hooguit tien procent toe. Zonder machine learning tools kunnen radiologen de interpretatie van al die extra data op geen enkele manier aan. De algoritmen zorgen ervoor dat de menselijke radioloog als een moderne centaur - helft menselijk intelligentie, helft machine intelligence - sneller en beter kan werken.”
Post Uiterweer concludeert dat Nederland “waanzinnig” goed is op het gebied van het toepassen van machine learning voor medische beeldverwerking. Dat komt volgens hem onder andere omdat er hier drie grote onderzoeksgroepen zijn in Rotterdam, Utrecht en Nijmegen. Op al die plaatsen zitten vijftig of meer data scientists die werken aan algoritmes, en daarmee scoort Nederland op wereldschaal in de top-3 wanneer het om publicaties op dit gebied gaat. “We zijn een topspeler.” Daarmee zou Quantib wereldwijd dus wel eens een paradepaardje van de nieuwe lichting AI-bedrijven kunnen worden. De concurrentie is echter taai: de nieuwe goudkoorts rond AI zorgde in 2017 voor letterlijk honderden nieuwe startups en enorme kapitaalinjecties van venture capital bedrijven.

Investeringen binnen de digital health sector stegen naar een nieuw record in het eerste kwartaal van 2018: 1,6 miljard dollar ten opzichte van 990 miljoen dollar vorig jaar. Dat blijkt uit het nieuwe rapport Q1 2018: Funding keeps climbing as digital health startups double down on validation. In totaal werden er 77 deals gesloten, met de grootste deals binnen de categorie diagnostisering en de meeste deals binnen de categorie monitoring.
Het rapport is afkomstig van Rock Health, een broedplaats voor jonge technologiebedrijven die vooral bekend is van zijn kwartaaloverzichten die aangeven hoeveel durfinvesteerders in digitale zorgtechnologie stoppen. Sinds 2011 houdt Rock Health een vinger aan de pols van investeringen, fusies en overnames en binnen de (digitale) zorgsector.
Het eerste kwartaal van 2018 gaat de boeken in als kwartaal met het hoogste bedrag aan digital health investeringen tot nu toe. Met de 1,6 miljard dollar wordt het vorige record uit 2016 – 1,4 miljard dollar – verbroken. Ook de grootte van de deals is gestegen: de gemiddelde investering is 21 miljoen dollar ten opzichte van 16.4 miljoen dollar vorig jaar.
In de eerste maanden van dit jaar werden al drie zogeheten mega-deals (meer dan 100 miljoen dollar) gesloten. HeartFlow, een bedrijf dat met behulp van gegevens uit een CT-scan een 3D model van een hart kan maken om op die manier hartziekten te detecteren, haalde 240 miljoen dollar op. In Helix, een onderneming die zich met genetische testen direct op de consument richt, werd 200 miljoen dollar gestoken en Collective Health, een coporate wellness programma, ontving 110 miljoen dollar.
RockHealth brengt de investeringen onder in zes categorieën. De categorie waarin het meest geld werd geïnvesteerd is Diagnosis of Disease (diagnosticering), mede vanwege de HeartFlow mega-deal. In de categorie Monitoring of Disease werd daarna het meeste geld opgehaald. In deze categorie vonden daarnaast de meeste deals (13) plaats. Opvallend was het grote aantal bedrijven dat zich richt op het monitoren van diabetes, waaronder Bigfoot Biomedical, Sano, Siren en Common Sensing. Binnen de categorie Consumer Health Information werden er ook tien deals gesloten ter waarde van 267 miljoen, met het bovengenoemde Helix aan kop.
Volgens RockHealth zet de trend uit 2017 voort: we zien een verschuiving van bedrijven gericht op consumer health en wellness naar harde diagnose en (tele)monitoring.
De interesse in bedrijven gericht op genetische testen blijft ook groeien. Vorig jaar sloot 23andme een mega-deal van 250 miljoen dollar en waren genomics bedrijven goed voor 11% van de totale deals, in Q1 2018 is dat 17%.
Aan de 77 deals die in het eerste kwartaal van 2018 plaatsvonden, namen 182 (bekendgemaakte) investeerders deel. In het begin van 2016 was meer dan de helft van de investeerders zogenaamde repeat investors – terugkerende investeerders – die sinds 2011 minimaal twee keer eerder hadden geïnvesteerd. Die trend zette voort in 2017 en de spreiding tussen terugkerende en nieuwe investeerders lijkt door de tijd heen alleen maar groter te worden: bestaande beleggers blijven terugkomen naar het digital health segment. De meeste investeringen zijn afkomstig van traditionele VC’s, daarna volgen bedrijven die investeren in andere bedrijven.
Op het gebied van fusies en overnames was Q1 een bewogen kwartaal. Zevendertig digital health bedrijven werden overgekocht. Het Zwitserse farmaceutisch bedrijf Roche betaalde 1,9 miljard dollar voor de overname van health tech onderneming Flatiron. Flatiron ontwikkelt een elektronisch gezondheidsdossier voor kankerpatiënten waarbij de verzamelde data ingezet wordt voor het verbeteren van oncologische behandelmethoden en onderzoek.
Ability Networks, administratie software voor de zorg, werd door de data-analisten van Inovalon voor 1,2 miljard dollar. Practice Fusion, een Amerikaanse aanbieder van online dossiersystemen voor huisartsen, werd voor 100 miljoen dollar gekocht door EPD-leverancier Allscripts. Fitbit kocht het in 2014 opgerichte Twine Health, een coachingsplatform gericht op patiënten met een chronische aandoening als diabetes of hypertensie, voor een onbekend bedrag.